All Kallmanni sündroom mõistetakse kaasasündinud haigusena. See põhjustab sugunäärmete alafunktsiooni ja haistmismeele kaotust.
Mis on Kallmanni sündroom?

© Alila Medical Media - stock.adobe.com
Kallmanni sündroom (KS) on ka nagu haistussündroom teatud. Haigestunud inimesed kannatavad selle haiguse all vähenenud või täielikult puuduva lõhnataju tõttu. Lisaks on sugunäärmete alafunktsioon (hüpogonadism), näiteks meeste munandid või naiste munasarjad. Kallmanni sündroom on kaasasündinud ja üks haruldasemaid haigusi.
See mõjutab mehi palju sagedamini kui naisi. Sagedus meestel on 1: 10 000, naistel aga 1: 50 000. Haigus sai nime Saksa psühhiaatri Franz Josef Kallmanni (1897–1965) järgi. Kallmanni sündroomi mainis esmakordselt 1856 Hispaania arst Aureliano Maestre de San Juan. Sellepärast on haigusel ka nimi hispaaniakeelsetes piirkondades Sindrome de Maestre-Kallman-Morsier.
põhjused
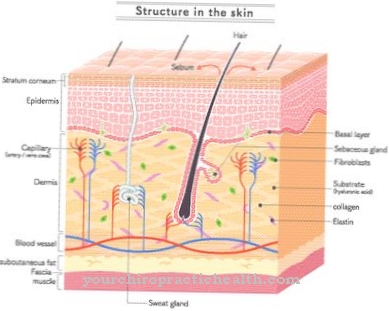
Kallmanni sündroomi käivitavad geneetilised defektid, täpsemalt mutatsioonid, mis esinevad valgus. See valk on äärmiselt oluline haistmissibula (Bulbus olfactorius) ja hüpotalamuse mitmesuguste tuumalade arenguks. Gonadoliberiini (GnRH) tootvad rakud jõuavad embrüonaalse arengu ajal ninaplaadilt eesaju. Täpne marsruut on siiski endiselt ebaselge.
Rakkude kehad asuvad hüpotaalamuses supraoptilises piirkonnas, jooksjad ulatuvad aga keskmisse keskpunkti. Sealt vabastavad nad hormoone vabastavad portaalringet. Hormoonid tagavad gonadotropiinide LH ja FSH vabanemise. Sel viisil kontrollitakse naiste menstruaaltsüklit, samuti meeste sperma ja testosterooni tootmist. Kallmanni sündroomi korral ilmneb aga geneetilistel põhjustel haistmissibula aplaasia (mittearenemine).
Siiani on olnud võimalik kirjeldada kahte mutatsiooni, mis võivad olla Kallmanni sündroomi arengu põhjuseks. Need on KAL-mutatsioon X-kromosoomis ja FGFR1-geen 8. kromosoomis. Need mutatsioonid põhjustavad kesknärvisüsteemi (KNS) arenguhäireid. Närvirakkude sisseränne nende jaoks füsioloogiliselt määratud kohta on häiritud.
Häire avaldub hüpotalamuse kõrvalekallete kaudu. Hüpotalamuse kahjustuse tõttu saab hormooni GnRH vabaneda ainult ebapiisavalt, millel on negatiivne mõju FSH ja LH vabanemisele gonadotropiinidena. Haistmissibula vale areng põhjustab omakorda lõhnataju kaotuse.
Sümptomid, tervisehäired ja nähud
Kallmanni sündroomiga kaasnevad sümptomid võivad olla väga erinevad. Peamine sümptom on halvenenud haistmismeel, mida nimetatakse hüposmiaks, või haistmismeetodi täielik kadumine, mida nimetatakse anosmiaks. Teine kriitiline sümptom on puberteedi hilinemine või täielik puudumine. Haigestunud isikutel ei teki sekundaarseid seksuaalseid tunnuseid. Näiteks mehed ei riku oma häält. Mõjutatud on ka habeme kasvu ja kehakarvu.
Naissoost jälle menstruatsioon puudub. Mõnel juhul ilmneb ka kraniofascial väärareng. See näitab ebaproportsionaalsust näol ja peas. Kui Kallmanni sündroom on X-seotud, mis esineb umbes kolmandikul kõigist patsientidest, puudub sageli neer. Teisest küljest, kui FGFR1 geenis on mutatsioon, on võimalik ka huule ja suulaelõhe väärareng.
Diagnoos ja haiguse kulg
Kallmanni sündroomi diagnoosimine on sageli keeruline. Eriti naistel on sümptomid sageli silmapaistmatud, mis tähendab, et arst jätab eksamil need mõnikord tähelepanuta. Lisaks sellele ei märka patsiendid isegi lõhnade tekke probleeme, kuna nad ei tunne muid lõhnu. Selle tulemusel diagnoositakse Kallmanni sündroom ainult mõnel vanemas eas patsiendil.
Oluline diagnostiline võimalus on testosterooni või östrogeeni taseme kontrollimine kehas. Gonadotropiini tase avaldub prepubertaalse mustri kaudu. GnRH stimuleerimine viib gonadotropiinide suurema vabanemiseni. Lõhnataju häirimise saab kindlaks teha lõhnatestiga. Kesknärvisüsteemi anomaaliaid saab tuvastada selliste kuvamismeetodite abil nagu magnetresonantstomograafia (MRI).
Nii meessoost noorukid kui ka täiskasvanud mehed, kes põevad Kallmanni sündroomi, vajavad kogu elu asendusravi testosterooniga. Nõuetekohase ravi korral saab puberteet ja seksuaalelu normaliseeruda.
Tüsistused
Enamasti põhjustab Kallmanni sündroom piiratud haistmismeelt. See võib haiguse edasises kulgemises täielikult kaduda. Selle tagajärjel on patsiendil igapäevaelus olulisi raskusi ning Kallmanni sündroom halvendab ja piirab elukvaliteeti. Lisaks lõhnataju piirangutele puudub tavaliselt täielik puberteet.
Sellel puudumisel on lapse arengule väga negatiivne mõju. Näiteks puudub menstruatsioon või seksuaalne areng. Pole harvad juhud, kui patsiendid kannatavad väärarengute all pea piirkonnas. Samuti võib puududa neer. Suulaelõhe võib mõjutada ka patsiendi esteetikat, põhjustades olulisi alaväärsuskomplekse või vähendades oluliselt enesehinnangut.
Kuid Kallmanni sündroomi sümptomid ei pea ilmnema kohe pärast sündi. Paljudel juhtudel ei esine patsientidel selle haiguse sümptomeid kuni täiskasvanueani. Kallmanni sündroomi ravi saab läbi viia ravimite ja hormoonide abiga. Komplikatsioone pole. Kuid täiskasvanueas tüsistuste vältimiseks on tavaliselt vajalik ka psühholoogiline ravi.
Millal peaksite arsti juurde minema?
Kui täheldatakse selliseid sümptomeid nagu halvenenud haistmismeel või puberteedi puudumine, võib selle põhjuseks olla Kallmanni sündroom. Kui sümptomid püsivad tavapärasest kauem või kui need võivad isegi püsida, tuleb konsulteerida arstiga. Kui on veel kaebusi, tuleb viivitamatult kutsuda perearst. Tüdrukud ja naised, kellel menstruatsioon puudub, peaksid günekoloogiga rääkima.
Meestel, kes kannatavad väärarengute all suguelundite piirkonnas, on kõige parem pöörduda uroloogi poole. Kallmanni sündroom võib väljenduda väga erinevate sümptomite kaudu, mistõttu tuleb esimeste haigusnähtude korral pöörduda arsti poole. Päriliku haiguse käes kannatavad inimesed peaksid sellest oma arsti teavitama. Parim on minna lastearsti juurde lastega. Paljudel juhtudel diagnoositakse ja ravitakse Kallmanni sündroomi kohe pärast sündi. Sobivad kontaktid on logopeedid, ortopeedid, günekoloogid, uroloogid ja pärilike haiguste spetsialistid. Tõsiste komplikatsioonide ilmnemisel tuleb laps viivitamatult kliinikusse viia.
Teraapia ja ravi
Kallmanni sündroomi ravi koosneb peamiselt hormoonide, näiteks testosterooni või progesterooni / östrogeeni pakkumisest. Kuni mees saab testosterooni, antakse naisele östrogeeni või progesterooni. Hormoonide pakkumine võib toimuda geelide, süstide või spetsiaalsete plaastrite kaudu. Asendusravi võimaldab normaalse puberteedi arengut, võimaldades patsientidel elada suhteliselt normaalset elu.
Teatud tingimustes võib lapsi isegi eostada. Kui patsiendil on soov lapsi saada, toimub asendusravi gonadotropiinidega. Enamiku mõjutatud inimeste jaoks võib see põhjustada sperma või ogeneesi (munarakkude moodustumine) moodustumist. Kuid eriti meestel on viljakus vähenenud.
Samuti on oluline võidelda luukao (osteoporoos) vastu, sest Kallmanni sündroom viib ka luutiheduse vähenemiseni. Lõhnapuudust ei saa siiski ravida. Olulisteks teraapiafaktoriteks peetakse ka psühhoteraapiat ja inimese geneetilist nõustamist. Samuti tuleb ravida aneemiat (aneemiat), mis sageli esineb selle haigusega.
Ravimid leiate siit
➔ Nohu ja ninakinnisuse ravimidOutlook ja prognoos
Kui hormoonravi alustatakse õigeaegselt, areneb puberteet normaalselt. Meestele tagatakse normaalne seksuaalelu täiskasvanueas testosterooni elukestva manustamise kaudu. Pärast östrogeeni ja progesterooni piisavat ja õigeaegset hormoonide manustamist puuduvad seksuaalsed funktsionaalsed piirangud isegi naistel. Hormoone süstitakse tavaliselt geelide või plaastrite kaudu. Puberteedieas toimuva hormoonravi kaudu saavutatakse feminiseerumine või maskuliniseerumine kõigil patsientidel.
Nendel hormoonteraapiatel võivad olla ka psühholoogilised tagajärjed, näiteks loidus, meeleolumuutused või libiido muutus. Seetõttu tuleks lisaks hormoonteraapiale mõelda ka patsiendi psühholoogilisele toele.
Kui soovite lapsi saada, võib hormoonide, näiteks gonadotropiini või gonadoliberiini manustamine stimuleerida spermarakkude või munarakkude küpsemist. Seemnetoodangu täielikuks taastamiseks võib kuluda keskmiselt 18–24 kuud. Normaalne viljakus saavutatakse umbes 80% -l juhtudest.
Empiirilises uuringus käsitleti viit Kallmanni sündroomiga patsienti, kes pärast mitu aastat kestnud hormoonasendusravi taastasid spontaanselt oma sugunäärme funktsiooni.
ärahoidmine
Kuna Kallmanni sündroom on kaasasündinud ja põhjustatud geneetilisest defektist, ei saa seda tõhusalt ennetada.
Järelhooldus
Kuna Kallmanni sündroom on pärilik ja seetõttu kaasasündinud haigus, ei saa seda täielikult ravida ega ravida. Sündroomi esimeste sümptomite ja tunnuste ilmnemisel tuleks pöörduda arsti poole, et ei tekiks täiendavaid tüsistusi ega sümptomite edasist süvenemist. Haigusnähtude varajane avastamine võib viia haiguse positiivse kulgemiseni, kusjuures enamasti on meetmed ja järelravi võimalused tõsiselt piiratud.
Kallmanni sündroomi ravitakse tavaliselt mitmesuguste ravimite võtmisega. Haigestunud patsiendid peaksid tagama ravimite õige annuse ja regulaarse tarbimise, et sümptomeid püsivalt leevendada. Vanemad peavad tagama, et neid võetakse regulaarselt, eriti koos lastega.
Kõiki Kallmanni sündroomi sümptomeid ei saa täielikult leevendada, nii et paljud patsiendid sõltuvad igapäevaelus oma pere abist ja toetusest. Enamikul juhtudel ei vähenda see haigus haigestunute eluiga. Kallmanni sündroomiga patsientidel pole täiendavaid järelmeetmeid.
Saate seda ise teha
Kallmanni sündroomi all kannatavatel inimestel on tavaliselt mitmesuguseid kaebusi ja seetõttu vajavad nad ulatuslikku ravi. Kuna üksikud sümptomid püsivad sageli kogu elu ja see võib märkimisväärselt koormada kannatanute psühholoogilist seisundit, on tavaliselt soovitatav terapeutiline nõuanne.
Terapeudiga vesteldes õpib asjaomane inimene hakkama saama haigusega ja sellega kaasnevate probleemidega. Enamikul juhtudel saab psühholoogilist nõustamist kasutada ka kontakti loomiseks teiste mõjutatud isikutega. See lihtsustab Kallmanni sündroomiga toimetulekut ja pakub haigele inimesele võimalust õppida uusi strateegiaid ja näpunäiteid igapäevaste probleemidega toimetulemiseks.
Lisaks neile ravimeetmetele saavad mõjutatud isikud toetada ka sümptomite ravi. Arst soovitab kõigepealt patsiendil muuta oma toitumisharjumusi. Hormoonravi saab toetada tasakaalustatud toitumisega. Regulaarne füüsiline koormus, piisav uni ja stressi vältimine aitavad sellele ravile kaasa. Lisaks on alati näidustatud meditsiiniline järelevalve, kuna see on ainus viis tüsistuste vältimiseks. Ebatavaliste sümptomite ilmnemisel või tõsiste vaimsete probleemide ilmnemisel on soovitatav külastada vastutavat arsti.



-eisenmangelanmie.jpg)









.jpg)
