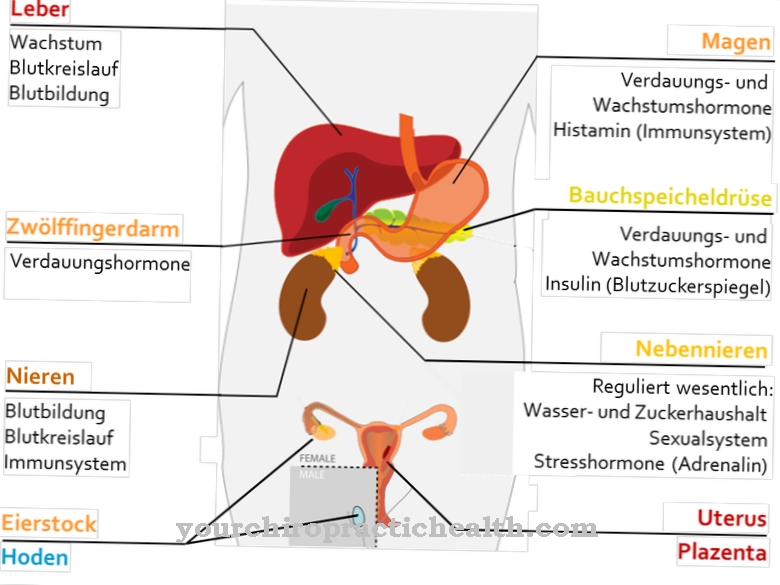
Lümfivedeliku kogunemist rinnus nimetatakse Chylothorax määratud. Lümfivedelik koguneb kopsude ja rindkere seina vahele. See juhtub mitmesuguste muude haiguste tagajärjel ja põhjustab hingamisraskusi.
Mis on chylothorax?

© joshya - stock.adobe.com
Külotooraks pole iseseisev haigus. Seda esineb harva. See on rinnapiima kanali vigastuse tagajärg. Kahjustuste põhjused hõlmavad tavaliselt juhuslikke vigastusi, meditsiinilisi sekkumisi või lümfisoonte kasvajaid. Lisaks võib chylothorax areneda ka pärast sünnitraumat.
Külotooraks on pleuraefusiooni erivorm. Siin on lümfisoon, rindkere kanal, kahjustatud ja kannatab üks või mitu leket. See niinimetatud rinnapiima kanali rikkumine tähendab, et lümfivedelik ei saa enam verre tagasi voolata. Selle tagajärjel koguneb vedelik pleuraõõne piirkonda vähenemata.
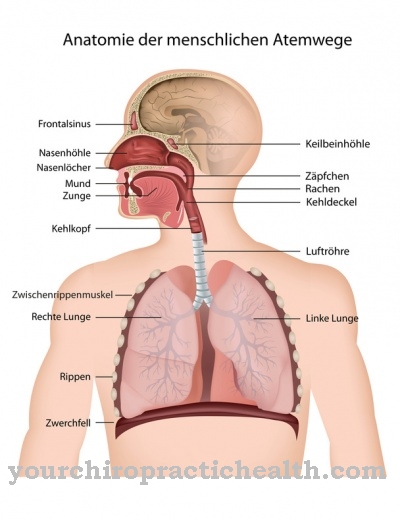
Rihmakujulist kehaõõnsust kahe pleuralehe vahel nimetatakse pleuraõõnsuseks. Lümfivedelik on chyle, inimese seedetraktist pärit rasvane lümf. Normaalsetes oludes voolab see rindkerekanali kaudu iseseisvalt venoossesse verre. Chylothorax viib hingelduseni. Need on hingeldusest või õhupuudusest põhjustatud hingamisraskused.
põhjused
Chylothoraxi põhjused on mitmekesised. Kõige sagedamini esineb see vähi korral. Selle põhjuseks võib olla lümfisoonte pahaloomuline kasvaja või tuumori tagajärjel rindkere kanali kirurgiline ümberpaigutamine. Lisaks võivad operatsiooni ajal vigastused põhjustada chylothoraxi.
Kirurgilise protseduuri ajal võivad tekkida tahtmatud kahjustused, näiteks söögitorus, rinnal, vahepinnal, aordil või südamel. Mediastiinum on kudede ruum rindkere õõnsuses. Rindkere äravoolutorud või tsentraalse venoosse kateetri paigaldamine võib kahjustada ka patsiendi rinnapiimakanalit.
Chylothorax võib äkki ilmneda ka rindkere kanali spontaanse rebendina. Lisaks võivad kahjustused olla sellised trauma nagu nüri rindkere trauma. Mõnel juhul on Gorham-Stouti sündroomiga patsientidel diagnoositud külütooraks.
Kui pleura efusioon toimub esimestel elupäevadel, on see enamasti rindkere väärareng või sünnitusest saadud trauma. Harvadel juhtudel võib maksatsirroos või nakkus- ja ussihaiguste filariaas põhjustada chylothorax'i.
Ravimid leiate siit
➔ Ravimid õhupuuduse ja kopsuprobleemide korralSümptomid, tervisehäired ja nähud
Patsiendi hingamisprobleemid tekivad kogunenud lümfivedeliku tõttu. Täiskasvanud, kelle vedelikumaht on umbes kaks liitrit või rohkem, võivad põhjustada olulisi sümptomeid. Köha ja valu rinnus on esimesed märgid. Vedeliku suurenemine tõrjub kopsud ja mediastinumi.
Chylothoraxi sümptomiteks on sellised näitajad nagu õhupuudus ja suurenenud pulss. Samal ajal võib tekkida hingamispuudulikkus ja suurenenud hingamissagedus. Lisaks tuvastatakse patsiendil vähenenud või puuduvad hingamishelid. Koputusmüra tegemise ja määramisega tehtud katse viib vastavas punktis sumbumiseni.
Lümfikaotus viib vere lümfotsüütide üldise vähenemiseni. Imikute puhul tuleks hoolitseda selle eest, et nad ei saaks enam chilothoraxi korral rinnapiima. Selle põhjuseks on see, et rasvane lümfivedelik koguneb rindkere õõnsuses ja rasvane rinnapiim intensiivistab lisaks seda protsessi.
Diagnoos ja kursus
Chylothoraxi diagnoosimiseks on mitu võimalust. Kliiniliselt jälgitakse ja mõõdetakse hingamist ja kopsude helisid. Lisaks koputatakse keha pinnale. Rindkere röntgenpildil võib pleuraõõnes näha varju. See kehtib eriti rindkere sügavamates kihtides.
Lümfivedeliku saab punktsiooni abil eemaldada ja selle komponente laboris uurida. Vedelik on piimjas ja steriilne. Mõõdetakse kõrgendatud rasvasisaldust ja kõrget valgusisaldust. Kuna keha ei suuda ise lümfivedeliku kogunemist ajurõõgas eemaldada, muutub hingamine pidevalt halvemaks. Spontaanne regressioon ei toimu ja toimub meditsiiniline sekkumine.
Millal peaksite arsti juurde minema?
Kui teil tekivad hingamisraskused, köha ja valu rinnus, pöörduge alati arsti poole. Need kaebused ei viita alati chylothoraxile, kuid neid tuleb igal juhul selgitada. Kui haigusseisundil on konkreetne kahtlus, on kõige parem pöörduda otse lümfoloogia spetsialisti poole. Kui teil on hirme või paanikahooge, peaksite minema lähimasse kliinikusse. Vanemad, kes kahtlustavad, et nende lapsel on chylothorax või mõni muu haigus, peaksid oma lastearstiga rääkima.
Kuna haigus võib eriti raske olla väikelastel, on vajalik arstlik läbivaatus ja ravi. Samuti on eriti ohustatud patsiendid, kellel on olnud vähk või kellel on olnud söögitoru, rindkere, aordi või südame operatsioon. Kui mainitud hoiatusmärgid ilmuvad vahetult pärast kirurgilist protseduuri või ületatud kasvajahaigust, tuleb sellest teavitada vastutavat arsti. Chylothoraxit tuleb alati haiglas ravida. Kannatanutel soovitatakse pärast ravi regulaarselt läbi vaadata, et välistada tüsistused.
Teie piirkonna arstid ja terapeudid
Tüsistused
Enamikul juhtudest on chylothoraxil hingamisraskused. Need võivad mõnikord põhjustada surma. Võimalikud komplikatsioonid ja muud kaebused sõltuvad aga suuresti haiguse põhjusest. Sageli on tugev valu rinnus või köha. Samuti võib köha mõnel juhul olla verine.
Patsientidel on õhupuudus, mis võib paljudel haigetel põhjustada paanikahoo. See suurendab pulssi, mis halvimal juhul võib põhjustada hingamispuudulikkust. Sageli on ka patoloogilisi või puuduvaid hingamismüra. Kui küülotooraks ei ravita, viib see tavaliselt surma, paljud patsiendid surevad ka haiguse tagajärgede eest.
Eriti kõrge suremus on väikelaste ja imikute seas. Ravi ise on mõeldud lümfi voolu vähendamiseks. Operatsioon võib siiski olla vajalik, kui sümptomid ei parane. Kui protseduuri ajal ei esine vigu, pole tavaliselt täiendavaid tüsistusi. Varase ja õige ravi korral ei muutu ka eeldatav eluiga.
Ravi ja teraapia
Külotooraks on vajalik meditsiiniliseks raviks. Kuna ravimata patsiendid võivad suruda chylothoraxisse, on see ka väga tõsine haigus. Ligikaudu 50 protsenti haigetest sureb tüsistuste tagajärjel. See määr on imikutel märkimisväärselt kõrgem.
Teraapia vorm sõltub chylothoraxi põhjusest. Ravi pole ühte vormi. Rasva kogunemise võimaluse vähendamiseks on tavaliselt ette nähtud spetsiaalne dieet. Võimaluse korral leevendatakse rindkere ja jälgitakse kogunemise kulgu.
Lümfivoolu sihipärane vähendamine võib põhjustada lümfilekke sulgemise. Sel viisil võib chylothorax paraneda ilma täiendavate meetmeteta. Kui aga regeneratsiooni ei toimu, järgneb operatsioon umbes ühe kuni kahe nädala pärast. Operatsioon viiakse läbi ka tervise olulise halvenemise korral.
Rindkere kanal parandatakse ja lekked suletakse uuesti õmblemisega. See hoiab ära lümfivedeliku edasise lekke ja keha saab seejärel iseseisvalt selle tagasi verd tagasi.
Outlook ja prognoos
Kui chylothorax tuvastatakse ja diagnoositakse õigeaegselt, on hea prognoos kohese ravi korral. Kuna chylothorax on teise haiguse tagajärjel enamasti sekundaarne sümptom, saab patsient sageli juba statsionaarset või ambulatoorset ravi. Seetõttu on heaks eelduseks, et chylothorax avastatakse vahetult pärast selle tekkimist ja ravitakse asjatundlikult.
Lisaks on patsiendi koostöö taastumisprotsessis üks paranemisprotsessi õnnestumise otsustavaid tegureid. Paljud patsiendid järgivad ravi ajal spetsiaalset dieeti, millest tuleb kinni pidada. Kui see ei õnnestu, halvenevad paranemisvõimalused. Samuti on määrav patsiendi üldine tervislik seisund. Kuna chylothoraxi raviks on sageli vaja operatsiooni, vajab patsient füüsilisi ressursse, et ületada kõik stressid ja pinged.
Üldiselt väheneb paranemisvõimalus märkimisväärselt kohe, kui esimesed tüsistused on tekkinud. Ligikaudu pooled patsientidest surevad muude komplikatsioonide tõttu. Imikutel ja väikestel lastel on ka suremus märkimisväärselt kõrgem. Juba ravitud patsientide puhul võivad kogemused põhjustada ka psüühikahäireid. Ärevushäire, isiksusehäired, käitumisprobleemid või paanika põhjustavad aastate pikkuse häireid ja halvendavad märkimisväärselt patsiendi elukvaliteeti hoolimata füüsilistest parandustest.
Ravimid leiate siit
➔ Ravimid õhupuuduse ja kopsuprobleemide korralärahoidmine
Chylothoraxiga ei saa ennetavaid meetmeid võtta, kuna see on sekundaarne haigus.
Saate seda ise teha
Haigus annab mõjutatud inimesele vähe manööverdamisruumi, et sümptomid ise leevendada või paraneda. Sellegipoolest on tal võimalus edendada paranemisprotsessi ja kui ta on iseendast hästi teadlik, edastada muudatused arstile aegsasti.
Niipea kui asjassepuutuval inimesel on tunne, et midagi on valesti või et tal on ebatavaliselt vähe õhku, peaksid nad end usaldama ja saama meditsiinilist abi. Kõigi füüsiliste liikumiste ajal tuleb hoolitseda selle eest, et ei esineks liigset liigutamist ega õhupuudust. Eelkõige tuleks vältida intensiivse spordiga tegelemist või pingelist füüsilist tegevust. Lisaks sellele peaks kehalist aktiivsust vähendama, kui välistemperatuur on kuum.
Haigusega toimetulemiseks on haigete jaoks kasulik stabiilne sotsiaalne keskkond. Lisaks on tervenemisprotsessis vajalik tugev immuunsussüsteem. Oluline on tasakaalustatud ja tervislik toitumine, ideaalkaalu järgimine ja ühiskondlikus elus osalemine, arvestades olemasolevaid võimalusi.
See edendab heaolu ja tugevdab ka vaimset tervist. Eneseabirühmad või arutelud teiste haigetega võivad aidata ka näpunäidete ja näpunäidete saamisel, kuidas diagnoosi järgi elu optimeerida ja enesekindlalt edasi elada.

.jpg)
.jpg)
.jpg)

-eisenmangelanmie.jpg)









.jpg)
