Mõistega Käärsoolevähi või. Käärsoolevähi on vähk, mis on lokaliseerunud käärsooles. Pahaloomulised kasvajad tekivad peamiselt soole limaskestast.
Mis on käärsoolevähk?

© Artemida-psy - stock.adobe.com
Pahaloomulisi kasvajaid jämesoole piirkonnas nimetatakse käärsoolevähiks (käärsoole kartsinoomiks). Käärsool algab omakorda parema alakõhu piirkonnast. Seal ühineb see peensoolega ja lõpeb lõpuks pärakuga.
See vähivorm kui rakkude pahaloomuline kasv areneb peamiselt soolestiku limaskestast. Mõnel juhul ilmneb soole limaskestal algselt healoomuliste kasvajate degeneratsioon. See haigus ilmneb tavaliselt alles pärast 40. eluaastat. 90% kõigist kannatanutest on vanemad kui 50 aastat. See vähk on lääne tööstusriikides suhteliselt tavaline.
Käärsoolevähk on meeste ja naiste seas levinum vähk. Saksamaal on igal aastal umbes 39 000 uut meespatsienti ja 33 000 uut naispatsienti. Käärsoolevähki esineb arenevates ja arengumaades harva.
põhjused
Käärsoolevähi põhjuseid on palju. Seda võivad eelistada mitmesugused riskifaktorid. Geneetilises ülesehituses on pärilikke defekte, mis võivad suurendada jämesoolevähi tõenäosust.
Nende hulka kuuluvad järgmised haigused: perekondlik adenomatoosne polüpoos, Gardneri sündroom, Peutz-Jeghersi sündroom ja Lynchi sündroom. Teine riskifaktor on krooniline soolehaigus. See hõlmab selliseid haigusi nagu haavandiline koliit ja Crohni tõbi. Mõlemad haigused on sümptomite, tüsistuste ja ravi osas sarnased. Tavaliselt ilmuvad nad lapsepõlves või noorukieas.
Lisaks võivad mõjutada söömisharjumused. Rasvumine, kõrge liha- ja rasvasisaldusega dieet, pikaajaline suitsetamine, regulaarne ja rohke alkoholitarbimine ning vähese kiudainesisaldusega dieet suurendavad käärsoolevähi tekke riski.
Ravimid leiate siit
➔ Seedeprobleemide ravimidSümptomid, tervisehäired ja nähud
Kahjuks, nagu paljude teiste vähivormide korral, puuduvad kolorektaalsel vähil iseloomulikud varajased sümptomid. Haigus on sageli täiesti asümptomaatiline, eriti varases staadiumis. Käärsoolevähi esimesteks märkideks võivad olla muutused sooleharjumustes.
Kõiki järske soole liikumise muutusi alla 40-aastastel patsientidel tuleb seetõttu lähemalt uurida. Võib vahetada kõhukinnisuse ja kõhulahtisuse vahel. Sagedased, ebameeldiva lõhnaga või õhukesed pliiatsiga roojamised võivad olla ka märk pahaloomulisest soolehaigusest.
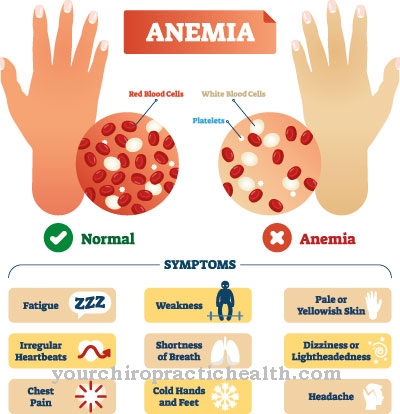
Ahenemisest üle saamiseks peavad soolte lihased kasutama märkimisväärselt rohkem jõudu, mis võib põhjustada massiivset koliiki punnis valu. Haiguse käigus ilmub veri regulaarselt väljaheites või väljaheites. Püsiv verekaotus põhjustab rauavaegust ja aneemiat (aneemiat).
Kolorektaalse vähi jaoks vähem spetsiifilised, kuid üldisele pahaloomulisele kasvajale viitavad sümptomid on näiteks soovimatu kaalukaotus, öine higistamine, palavik, vähenenud töövõime ja üldine väsimus. Haiguse hilisemates staadiumides ja kasvaja kasvades võib seda tunda ka kõhu kõvenemisena.
Kui kasvaja on kasvanud nii suureks, et see takistab soole valendikku, blokeeritakse sool. Arstid nimetavad seda sulgemist iileusiks. See avaldub väljaheitepeetuses, iivelduses ja oksendamises, ülespuhutud kõhus ja krambitaolises valus.
diagnoosimine
Käärsoolevähi diagnoosimiseks on arstide käsutuses erinevad meetodid. Kuna umbes pooled kõigist kasvudest paiknevad pärasooles, saab arst neid palpatsiooniuuringu abil tunda.
Sügavamate piirkondade jaoks on siiski vaja teha kolonoskoopia. Kogu käärsoole uurimiseks on siiski vajalik kolonoskoopia. Selle meetodi abil saab arst võtta koeproovi ka piirkondadest, mida kahtlustatakse samal ajal vähiks. Seejärel analüüsitakse seda mikroskoobi all.
Võimalikud on ka spetsiaalsed röntgenuuringud käärsoole kontrastaine klistiiriga. Varajane avastamine on haiguse eduka kulgemise jaoks ülioluline. 95% kõigist patsientidest jääb järgmise viie aasta jooksul ellu, kui neil diagnoositi see vähk varases staadiumis. Kui käärsoolevähk on kaugele arenenud, vähenevad paranemisvõimalused oluliselt.
Tüsistused
Soolestiku osaline eemaldamine võib olla sobiv sõltuvalt kasvaja asukohast ja suurusest. Nendel juhtudel õmmeldakse soole vastavad otsad kokku. Toidu kasutamine ja soolestiku reguleerimine võivad hiljem osutuda problemaatiliseks.
Üksikjuhtudel võib olla vajalik luua kunstlik pära. Sellega seotud psühholoogilised tagajärjed patsiendile kaovad tavaliselt pärast stoma tagasi liikumist. Lisaks on üldised operatsiooniriskid (tromboos, kopsuemboolia ja operatsioonijärgsed haavade paranemise häired).
Keemiaravi ajal on kõige levinumad tüsistused tõsine halb enesetunne koos oksendamise, pearingluse ja ajutise juuste väljalangemisega. Sõltuvalt kasvaja klassifikatsioonist ja kasvaja asukohast võib olla sobiv kasvaja pre- või postoperatiivne kiiritamine. Paljud patsiendid kogevad kiiritusravi käigus järgmisi tüsistusi: kõhulahtisus, nahaärritus, kõhuvalu ja suurenenud vastuvõtlikkus kuseteede infektsioonidele.
Kui haiguse ravi ei ravita või kui ravi alustatakse liiga hilja, jätkab kasvaja kasvamist ja moodustab maksas ja kopsus kaugeid metastaase. Kui kasvaja kasvab agressiivselt, võib see läbi sooleseinte murda, nii et soolestiku sisu lekib kõhuõõnde ja põhjustab seal põletikku. Haiguse selles staadiumis pole ravi enam võimalik.
Millal peaksite arsti juurde minema?
Käärsoole kasvajaga nakatumise korral on tavaliselt algfaasis sümptomiteta pikk faas. Enamik patsiente kannatab ainult mittespetsiifilise valu all. Sel põhjusel tunnevad arstid seedetrakti viimases osas kasvamise ära ainult tänu rutiinsele kontrollile. Kui sümptomid on massilised, on käärsoolevähk tavaliselt juba kaugele arenenud.
Sellegipoolest on varajase avastamise jaoks hoiatusmärke, mis takistavad vähihaavandite levikut õigeaegse arstiga nõu pidades. Ainult kolonoskoopia annab teile jämesoole seisundi osas täieliku kindluse. See meetod määrab väga usaldusväärselt, kas jämesooles on kasvajaid.
Tüüpilised hoiatussildid, mis nõuavad arstilt põhjaliku uurimise läbiviimist, on regulaarsed vere väljaheited väljaheites. Eriti tume värvimuutus näitab päritolu soolestiku sisepiirkonnas. Vähilised haavandid halvendavad soolestiku funktsiooni ja kutsuvad esile vaheldumisi kõhulahtisuse ja kõhukinnisuse, põhjustamata nende kannatanutele usutavat seletust.
Samuti eelistavad kitsaskohad väga õhukeste pliiatsite väljaheidete moodustumist. Liiga suured limaladestused, mille hommikutundidel on suhteliselt vähe soolestikku, viitavad haigusele pärasooles. Üldised näited jämesoole seotusest on valu mõni tund enne tualetti minekut.
Isoleeritud kõhuvalu ja krambid ei ole aga vähi spetsiifilised sümptomid. Sellegipoolest on regulaarsete, kergete haiguste korral soovitatav pöörduda spetsialisti poole. Käärsoolevähi perekondlikud kuhjumised, eriti enne 45. eluaastat, peaksid patsiendid esitlusel kindlasti üles tooma.
Teie piirkonna arstid ja terapeudid
Ravi ja teraapia
Käärsoolevähki ravitakse tavaliselt kirurgiliselt. Kirurgilise protseduuri eesmärk on kasvaja täielik eemaldamine. Lisaks sõltub ravi vähi ulatusest ja tüübist.
Vajadusel tuleb kõrvaldada ka metastaasid. Kaugelearenenud staadiumis täiendatakse operatsiooni sageli kiiritusravi ja keemiaraviga. Enne kirurgilist protseduuri kasutatakse kasvumeetodite vähendamiseks neid ravimeetodeid.
See muudab toimingu lihtsamaks. Pärast operatsiooni kasutatakse kõigi allesjäänud vähirakkude tapmiseks keemiaravi ja kiiritusravi. Kiiritusravi mõjutab ainult kiirgusvälja kohalikku piirkonda. Keemiaravi abil tuvastatakse ka terve organismi haiged rakud. Seda kombineeritakse ka äsja väljatöötatud preparaatidega, mis võimaldavad paremat elukvaliteeti.
Sel viisil leevendatakse valu tõhusalt, liikuvus säilib pikema aja jooksul ja vähk võib selle teraapiavormi korral mõneks ajaks stabiliseerida. Käärsoolevähiga patsiendid tunnevad end mitte ainult füüsiliselt paremini, vaid parandavad ka oma vaimset seisundit.
Outlook ja prognoos
Käärsoolevähk on üks vähiliikidest, mille prognoos on esialgu üsna hea, kuid kahjuks avastatakse haigus sageli hilja. See halvendab loomulikult täieliku ravi ja sellele järgneva vähivaba elu võimalusi.
Kui käärsoolevähk leitakse I või II staadiumis, on tõenäosus, et see saab täielikult või vähemalt suures osas kirurgiliselt eemaldada. Pärast seda võib patsient vajada keemiaravi, kuna on olemas oht, et käärsoolevähk on juba levinud. Kui see siiski ei õnnestu ja seda saab täielikult eemaldada, võib patsient loota ravile.
Hiljem avastatud jämesoolevähk sellist prognoosi enam ei oma. Sageli on see juba levinud teistesse elunditesse ja seda saab kirurgiliselt eemaldada ainult osades või üldse mitte. Siis sõltub prognoos keemiaravi tulemusest ja selle õnnestumisest omakorda paljudest muudest teguritest, näiteks patsiendi üldine tervis, keemiaravi individuaalne taluvus või vanus.
Käärsoolevähk mõjutab ka toitainete imendumist, seetõttu võib seda tüüpi vähi korral kiiresti tekkida alatoitumus. Lisaks võib pärast operatsiooni osutuda vajalikuks luua kunstlik pärak. Ehkki see on vastupidine, võivad sellega kaasneda nõrgestunud sulgurlihase lihastega seotud kohanemishäired.
Ravimid leiate siit
➔ Seedeprobleemide ravimidärahoidmine
Käärsoolevähi tekkimise riski saab vähendada tervisliku toitumisega. Eriti kiudainerikas dieet võib ära hoida erinevat tüüpi käärsoole- ja maovähki. Lisaks on soovitatav elada palju sporti ja sporti. Vanemas eas on varajane avastamine ennetava meetmena siiski oluline. See parandab prognoosi märkimisväärselt. Seega peaksid mehed ja naised alates 50. eluaastast minema käärsoolevähi sõeluuringutele. Alates 55. eluaastast on soovitatav teha kolonoskoopia iga 10 aasta järel, et avastada käärsoolevähk varases staadiumis.
Järelhooldus
Käärsoolevähi diagnoosimine tekitab pärast ravi lõpetamist mõningaid väljakutseid. Keha uueneb. Mõjutatud peavad leidma tee tagasi igapäevaellu. Vajadusel saavad arstid tellida rehabilitatsioonimeetmeid või osutada abi sotsiaalsete ja psühholoogiliste vaevuste korral. Ravi tulemuseks on mõnikord ka sekundaarsed sümptomid, nagu uriinipidamatus ja seedehäired.
Lisaks ägedate nähtude kõrvaldamisele on järelhooldusel ka ennetav iseloom. Tuleb vältida vähirakkude taas moodustumist, metastaaside või kasvaja ilmnemist mujale jämesooles. Sõltuvalt nakatumise intensiivsusest on kehtestatud erinevad järelkontrollid.
Kui prognoos on soodne, teevad arstid lisaks füüsilisele eksamile ka kolonoskoopia. Taastumisvõimaluste halvenedes lisatakse mitu täiendavat kontrolli. Muu hulgas annab kasvajamarkeri CEA määramine selguse edusammude kohta.
Regulaarselt korraldatakse ka kõhu ja rindkere röntgenülesvõtteid. Mida suurem on retsidiivi tõenäosus, seda sagedamini järelkontrolle tehakse. Kui progressioon on ebasoodne, näidatakse kuuekuulist tsüklit.
Saate seda ise teha
Käärsoolevähiga patsientidel on lisaks meditsiinilisele ravile igapäevased võimalused leevendada haiguse enda või raviviiside põhjustatud sümptomeid. On oluline, et eneseabimeetmeid arutatakse alati raviarstiga.
On ülioluline, et ülejäänud soolestik kehas toetaks pärast operatsiooni oma funktsiooni ja ei oleks vältimatu stressi all. See saavutatakse, kui välditakse liiga ülimaitsvaid sööke, halvasti seeditavaid toite või gaase tekitavaid toite. Kiudainerikas toit sobib ka soolestiku loomuliku seedetegevuse toetamiseks. Sellega seoses on oluline ka juua soolestikus piisavalt vedelikke.
Patsiendid, kes on soolehaiguse ja teraapia tõttu kaotanud palju kaalu, saavad spetsiaalse toidu abil kaalu ja tugevuse taastada. Vähihaigete eneseabirühmad, lõdvestusmeetodid või jooga on ideaalsed vaimse taastumise jaoks. Ka värskes õhus treenimine või sõpradega kohtumine aitab luua positiivse meeleolu ja seeläbi parema elukvaliteedi.
Ostomartistid saavad heaolu parandamiseks palju ära teha, hoolitsedes kunstliku päraku eest vastavalt ostomisti juhistele. Kasulik on õppida ka arutelude kaudu ekspertidega, näiteks psühho-onkoloogi või stomatoterapeudiga, stoma teadlikult aktsepteerimiseks ja igapäevaselt piirangutega võitlemiseks.




.jpg)









.jpg)
.jpg)
.jpg)