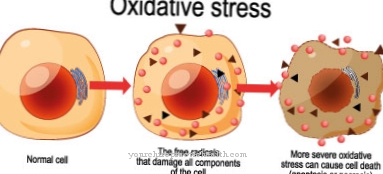
Kreeka keelest tuletatud termin nekroos kirjeldab elusorganismi üksikute rakkude või rakurühmade surma, mis võib põhjustada koekihtide ja lõpuks ka jäsemete surma. Seevastu on apoptoos, mis on raku füsioloogiline surm.
Mis on nekroos?

© designua - stock.adobe.com
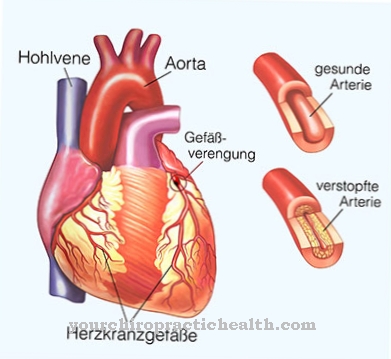
Üksikute rakkude, kudede või jäsemete patoloogilist surma nimetatakse nekroos määratud. Inimestel avaldub nekroos sõltuvalt kaasatud koe tüübist. Nekroosi tahkeid kollaseid koldeid võib leida südame ja põrna või seedetrakti valgurikastes kudedes.
Kudedes, mille valkude sisaldus on vaene, põhjustab nekroos veeldamist. Gangreen võib areneda sekundaarse nähtusena. Siin eristatakse kahte tüüpi gangreeni. Kuiv gangreen areneb, kui nekroos kuivab õhu mõjul, muutub mustaks või sini-mustaks ja kõveneb.
Bakterid põhjustavad niiske gangreeni arengut ja kutsuvad esile mäda lõhna ning nekroosi niiske, muskaalse konsistentsi muutuse.
põhjused
Üks nekroos alati on aluseks olev põletik, mis lõppkokkuvõttes põhjustab mõjutatud rakkude ja kudede surma. Selle põletiku võivad esile kutsuda mitmesugused keskkonnamõjud või toitainete või hapniku puudus.
Vereringehäirete tagajärjel võib tekkida ka nekroos. Need tegurid võivad põhjustada üksikute rakkude surma, mis võib lõpuks kutsuda esile ümbritsevate kudede põletikulise vastuse. Selle tagajärjel meelitatakse põletiku fookusesse fagotsüüte, mis vabastavad põletikulisi vahendajaid.
Selle tagajärjel ilmneb apoptoos tavaliselt nekroosi kaasnähtusena. Teisese gangreeni võivad käivitada ka bakterid. Eriti tavaline on see halva vereringega jäsemetes. Lisaks võib see nekroosi tagajärg kaasneda ka arteriaalsete oklusiivsete haigustega.
Sümptomid, tervisehäired ja nähud
Nekroosi peamine sümptom on rakusurm. Nekroos võib olla väike või suur. See võib olla pealiskaudne ja mõjutada nahka või võib tähendada raku surma siseorganites. Nekroos nahal ja nahas on samuti kiiresti nähtav. Nekroos ilmneb musta ja kollase värvimuutusena. Põletik toimub enne või pärast rakusurma.
Sellest tulenevalt võivad piirkonnad ka punetada, paisuda, tekitada valu või põhjustada sooja tunnet. Põletik püsib tavaliselt sureva osa ümber ja võib seega tekitada pingetunde. Nekroos võib põhjustada ka piiratud liikuvust, kui see ilmneb luudes ja liigestes.
Bakterid ja muud organismid võivad surnud kude veeldada ja viia mäda ja haavavedelike vabanemiseni. Paljudel juhtudel on tundlikkus surnud piirkondades vähenenud. Lahustunud koe ja bakterite mõjul osaleb kogu keha.
Haiguses kannatanutel tekivad külmavärinad, tugev palavik, iiveldus ja tugev haigustunne. Need sümptomid ilmnevad kiiremini, eriti kui nekroos mõjutab siseorganeid. Lisaks võivad mõjutatud elundid sümptomina näidata ka mitmesuguseid sümptomeid.
Diagnoos ja kursus
Diagnoosimine a nekroos põhineb terviklikul anamneesil. Lisaks viiakse läbi kahjustatud koe füsioloogiline uurimine ja hindamine, sealhulgas pulsi ja verevoolu kontrollimine.
Kuvamisprotseduurid toetavad diagnostilist protsessi. Sõltuvalt nekroosi tüübist ja progresseerumisest saab seda tuvastada nekrootilise fookuse olemuse järgi, mis varieerub sõltuvalt mõjutatud koest. Nekroosi paranemine sõltub ka koe tüübist. Näiteks võivad valgurikkad soolerakud taastuda, nii et rakkude taastumine saaks nekroosist üle.
Edasised uuringud ja kudede analüüsid täpsustavad nekroosi täpset tüüpi. Siin on i.a. Eristati hüübimiskroosi, rasvkoe nekroosi, armornekroosi, fosfornekroosi, aga ka juustu moodustumist ja tuumori nekroosi.
Tüsistused
Nekroosil võivad olla väga erinevad komplikatsioonid ja sümptomid. Need sõltuvad aga suuresti põhjusest ja mõjutatud piirkonnast kehas, nii et üldine ennustamine pole tavaliselt võimalik. Lisaks põhjustab nekroos vereringe häireid, nii et see haigus võib kahjustada siseorganeid. Patsiendi elukvaliteet halveneb haiguse tõttu märkimisväärselt.
Armid võivad nekroosi tõttu areneda ja mõjutavad seega negatiivselt asjaomase inimese esteetikat. Tavaliselt saab nekroosi ravida suhteliselt lihtsalt.Enamikul juhtudel ei esine erilisi tüsistusi. Paljudel juhtudel viib keha enda reaktsioon sellele haigusele ka enesetervenemiseni.
Nekroosi sümptomite ennetamiseks sõltub haigestunud inimene tervislikest eluviisidest ja tervislikust toitumisest. Edukas ravi ei vähenda elukvaliteeti. Nekroosi saab ennetada ka siis, kui pärast kiiritusravi võetakse sobivaid ravimeid. Tavaliselt pole komplikatsioone.
Millal peaksite arsti juurde minema?
Kui leitakse nekroosi tunnuseid, on hädavajalik pöörduda arsti poole. Inimesed, kes märkavad naha ebaharilikku, enamasti musta ja kollast värvi, peaksid konsulteerima arstiga. Hiljemalt siis, kui kahjustatud piirkonnad paisuvad või põhjustavad valu, peab arst välja selgitama selle põhjuse ja vastavalt leiule ravi alustama.
Vereringehäirete või bakteriaalsete infektsioonidega inimesed on eriti altid nekroosi tekkimisele. Inimesed, kes puutuvad pika aja jooksul kokku kahjulike keskkonnamõjudega või kes põevad söömishäireid, kuuluvad samuti riskirühmadesse ja peaksid ülalkirjeldatud sümptomite ilmnemisel viivitamatult pöörduma arsti poole.
Ravi viib läbi teie perearst või dermatoloog. Sõltuvalt põhjusest võib kohale kutsuda teisi sisearste ja alternatiivseid spetsialiste, näiteks alternatiivseid praktikuid või füsioterapeute. Nakatunud naha muutused ja muud sümptomid, mis viitavad tõsisele seisundile, tuleb mõjutatud lastele anda lastearst. Rasketel juhtudel tuleb nekroosi ravida kirurgiliselt.
Ravi ja teraapia
Ravivad a nekroos võtab arvesse nende looduslikku paranemisprotsessi, mille võib jagada põletiku ja nakkuse faasideks, resorptsiooniks, regenereerimiseks ja armistumiseks.
Sellest tulenevalt tuleks võidelda bakteriaalse infektsiooni vastu, näiteks antibiootikumide manustamisega, stimuleerida regeneratsiooni ja seeläbi haavade paranemist ning vähendada armistumist. Ravi peamine eesmärk on taastada nekrootiline kude värske haava seisundisse ja vältida põletiku levikut.
Lisaks operatsioonile võib selle haava staatuse saavutada ka lüüsimine või kateetrite kasutamine. Teisest küljest eemaldatakse juba surnud kude, nii et nekroos ei leviks. Lisaks tuleb nekroosi ravimisel hoolikalt jälgida kahjustatud koe verevarustust ja stimuleerida uute kudede teket. Kudede verevarustuses tuleb arvesse võtta mitmesuguseid tegureid, sealhulgas See hõlmab patsiendi ja mõjutatud jäsemete positsiooni, pidevat sooja kehatemperatuuri, samuti lihastööd ja lihastreeningut.
Kudede regenereerimise alternatiivina võib nekrootilise koe asendada ka teist tüüpi koe armistumisega. Lisaks keha enda reaktsioonidele, mis võivad viia paranemiseni, saab nekroosi ravida ka farmakoloogiliselt.
Outlook ja prognoos
Nekroosi prognoos võib olla väga erinev. See sõltub lokaliseerimisest, suurusest ja kõigist mikroobe. Üldiselt muutuvad bakterite või muude pisikutega saastunud nekroosid ravimata jätmise korral suuremaks ja tõsisemaks. Teisest küljest saab puhastatud nekroosid, mis on patogeenidele ligipääsmatud, osaliselt ka keha enda poolt. Kuid see juhtub ainult harva ja mõjutab seejärel pindmist rõhulist haavandit või nekroosi, mis pole põletuse tagajärjel sügav.
Patogeenide või ulatuslike koekahjustuste põhjustatud nekroos kipub levima. Samuti on sepsise oht, eriti kudede sisemise taandumise korral. Lisaks võivad mõjutada olulised elundid. Ravimata jätmise korral halveneb mõjutatud inimeste seisund tavaliselt. Sisemine nekroos muutub kiiresti isegi elu jooksul eluohtlikuks.
Ravitud nekroosil, mis hõlmab surnud koe eemaldamist, on paranemisvõimalused erinevad. Haavade paranemist mõjutavad oluliselt patsiendi suurus, asukoht ja üldine tervis. Eakad ja magamaminevad inimesed elavad seda vaeva vähem kui noored, toidetud ja liikuvad inimesed. Nekroosi paranemiseks võib kuluda nädalaid või kuid.
ärahoidmine
Selle nekroos saab ühelt poolt ära hoida kahjulike keskkonnategurite vältimisega ja teiselt poolt füüsiliste tingimuste parandamise kaudu. Välditavad keskkonnamõjud hõlmavad baktereid, mürke ja muid saasteaineid. Pidev alatoitumine ning alkoholi ja narkootikumide kuritarvitamine võivad samuti põhjustada nekroosi. Kiiritusravi tagajärjel tekkinud nekroosi saab põletikuvastaste ravimitega ära hoida.
Järelhooldus
Pärast nekroosi kirurgilist ravi kontrollitakse haava iga päev põletikunähtude osas. Raviarst valib sidemematerjali ja korraldab selle retsepti alusel. Patsiendi edasist järelhooldust saavad kodus läbi viia kvalifitseeritud õendustöötajad. Mõjutatud nahapiirkond tuleb asetada vabalt ja võimaluse korral kõrgele.
Nekroosi järelkontroll koosneb ka järelkontrollist, mis jälgib ja kirjeldab haava paranemist. Võimalik, et paremate ravitulemuste saavutamiseks on vaja ka muid korrastusmaterjale.
Haava jälgimine põletikunähtude osas (punetus, soojenemine, tõendusmaterjal) on nekroosi järelravi ajal eriti oluline. Haavainfektsiooni kahtluse korral on vaja võtta vereproov, et kontrollida laboratoorseid parameetreid ja vajadusel võtta ravimeid.
Pärast nekroosi täielikku paranemist viib arst läbi lõpliku kontrolli. Patsient saab piisavalt teavet arstilt või vastava väljaõppe saanud õelt. Ta õpib, kuidas ta saab tulevikus vältida nekroosi arengut. Eriti voodisse magatud inimeste puhul on oluline hoida jäsemed vabad ning võimaldada sobivat nahahooldust ja piisava koguse vedelike varustamist. Nekroosi pikaajaline edukas pikaajaline hooldus nõuab head nahahooldust ja head jälgimist, et seda saaks tulevikus vältida.
Saate seda ise teha
Nekroosi põdevad patsiendid saavad tervenemisprotsessi toetada mõne leibkonna ja looduse vahendi ja mitmesuguste vahenditega. Suurenenud isiklik hügieen hoiab ära kahjustatud piirkonna nakatumise. Lõhnastatud šampoone ja hooldusvahendeid ei tohi esimestel päevadel kasutada. Hea alternatiiv on kookosõlist või arnikast valmistatud looduslikud šampoonid. Patsiendid peaksid oma nahaarstiga arutama mis tahes nahahooldustoodete kasutamist.
Massaažist võib abi olla, kui taastumise käigus tekivad armid. Kui nahamuutused püsivad, võib emotsionaalsetest kaebustest üle saada sõprade ja sugulastega, aga ka terapeudiga rääkimine. Kui hoolimata kõigist abinõudest ilmneb täiendavaid kaebusi või avastatakse surnud kehapiirkondi, tuleb pöörduda arsti poole. Mainitud preparaate tohib kasutada ainult arsti nõusolekul. Lisaks kehtib hooldus ja voodisoojus.
Paisunud nahapiirkondi saab jahutada jahutuspadjakestega. Sügeluse ja ebanormaalsete aistingute vastu aitavad spetsiaalsed jaemüügikreemid, aga ka salvei- ja oliiviõlist valmistatud pasta. Seda rakendatakse kahjustatud alale ja see pärsib põletikulisi protsesse.

.jpg)
.jpg)




.jpg)