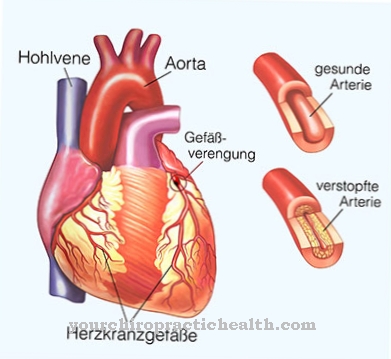
Alates Wolff-Parkinson-White'i sündroom (lühike: WPW sündroom) Mõjutatud inimesed kannatavad tavaliselt eluohtliku südamedefekti tõttu. Südamefunktsiooni juhtivate elektriliste impulsside täiendav juhtiv rada viib võidusõidul oleva südame. Noorte täiskasvanute tahhükardiad on sageli Wolff-Parkinson-White'i sündroomi tunnuseks.
Mis on Wolff-Parkinson-White'i sündroom?
Juures Wolff-Parkinson-White'i sündroom südame löögisageduse katkemise põhjustab elektriliste impulsside täiendav juhtivusrada. See on kaasasündinud südamedefekt, mis ilmneb enamasti ainult 20–30-aastastel haigetel. Võimalik on ka palju varasem esinemine lastel või palju hiljem kaugelearenenud täiskasvanueas.
Wolff-Parkinson-White'i sündroom avaldub südamelöökide järsu ja tugeva tõusuna. Arendab tahhükardiat, mis mõnikord kestab vaid mõni minut ja rasketel juhtudel võib kesta mitu tundi. Wolff-Parkinson-White'i sündroom ei ole tavaliselt eluohtlik.
põhjused
Autor: Wolff-Parkinson-White'i sündroom südame normaalne kontraktsiooniprotsess on häiritud. Seda juhib ergutusjuhtmete süsteem. Need südamelihase rakud genereerivad elektrilisi impulsse, mis põhjustavad südame kokkutõmbumist või lõõgastumist. Neid impulsse edastatakse ainult AV-sõlme kaudu.
Wolff-Parkinson-White'i sündroomi korral on selle tavalise erutusjuhtide süsteemi täiendus. Impulsid levivad ainult AV-sõlme kaudu, kuid nad leiavad ühe või harva mitu lisajuhti. See põhjustab impulsside tsüklit kodade ja vatsakeste vahel. Südame löögisagedus kiireneb ilma ette teatamata.
See võib ulatuda tervisele ohtliku sageduseni, kuigi see ei pruugi ilmneda Wolff-Parkinson-White'i sündroomi korral. Pigem on tegemist kitsasuse, uimasuse või ärevuse tunnetega, mis on sageli seotud võidusõidu südamega. Nii kiiresti kui suurenenud peksmine toimub, peatub see ka Wolff-Parkinson-White'i sündroomi korral äkki.
Sümptomid, tervisehäired ja nähud
Wolff-Parkinson-White'i sündroomil pole alati sümptomeid ja mõnikord tuvastatakse muutused ainult elektrokardiogrammi abil. Üks levinumaid sümptomeid on kiire südametegevus, mis ilmneb äkki. Seejärel võib süda lööma kuni 240 korda minutis, kuid pulss on väga regulaarne. Mõnedel patsientidel on võidusõidu süda liigse südamelöögina, mida meditsiinis tuntakse kui "südamepekslemist".
Teised tunnevad, et "süda komistab". Lisaks kannatavad paljud kannatanud inimesed õhupuuduse, rindkerevalu ja pearingluse all. Pärast võidusõidu südant kurdavad paljud väsimuse ja ilmse urineerimisvajaduse üle. Paljudel patsientidel kutsub võidusõit (tahhükardia) esile ka hirmu, mida süvendab õhupuudus ja pearinglus.
Mõnikord ei suuda süda kiirenenud südame löögisageduse tõttu organitele piisavalt verd pumbata, nii et mõned inimesed võivad teadvuse kaotada. WPW sündroomi sümptomid on imikueas üsna haruldased. Kui lapsel on tahhükardia, hingab ta kiiresti ja on väga kahvatu. Ta võib keelduda ka joomisest ja söömisest ning on kergesti ärrituv. Kuna laste südame struktuur ei ole veel täielikult välja kujunenud, võib Wolff-Parkinson-White'i sündroom olla ohtlikum kui täiskasvanutel.
Diagnoos ja kursus
Tule sisse Wolff-Parkinson-White'i sündroom tahhükardiaid märkides tellib raviarst EKG. Kõrvalekallete korral on järgmises etapis vajalik pikaajaline EKG, et jälgida südame tegevust pikema aja jooksul.
Mõnel juhul tehakse Wolff-Parkinson-White'i sündroomi korral ka südame kateteriseerimise eksam, et teha kindlaks Kenti kimbu kutsutud lisadirigendi täpne asukoht. Wolff-Parkinson-White'i sündroom kulgeb tavaliselt ilma asjaomase isiku edasise kahjustamiseta. Palpitatsioonid on ebamugavad, kuid harva eluohtlikud.
Rasketel juhtudel väsivad need inimesed kiiremini kui terved inimesed ja kipuvad ilm või uimane ilm. Üksikjuhtudel võib see kokku langeda teiste südamehaigustega ja põhjustada vatsakeste virvendust kuni südame surmani. Lapsed, kellel juba ilmnevad Wolff-Parkinson-White'i sündroomi sümptomid, kannatavad sageli anoreksia all, neil on keskendumisraskused ja tekkida võivad arenguviivitused.
Tüsistused
Wolff-Parkinson-White'i sündroom on tõsine seisund, mida peab ravima arst. Enesetervenemist ei toimu ja halvimal juhul võivad haigestunud inimesed suruda südamepuudulikkuse tagajärjel. Wolff-Parkinson-White'i sündroom põhjustab reeglina südame rütmihäireid.
Patsiendid ei saa pingutavaid tegevusi ega sporti teha ning on seetõttu igapäevaelus märkimisväärselt piiratud. Samuti on südamepekslemine tavaline ja võib põhjustada higistamist või paanikahoo. Paljudel juhtudel kannatavad mõjutatud isikud ka õhupuuduse ja seetõttu pearingluse või oksendamise käes.
Lisaks ilmneb sageli ärevus või segadus.Patsiendid võivad teadvuse kaotada ka tõsise õhupuuduse korral. Wolff-Parkinson-White'i sündroomi ravi viiakse läbi operatsiooni kaudu. Erilisi komplikatsioone pole.
Kuid kannatanud sõltuvad ravimite võtmisest isegi pärast protseduuri. Hädaolukorras peab ravi läbi viima erakorraline arst. Wolff-Parkinson-White'i sündroom vähendab ja piirab märkimisväärselt ka patsiendi eluiga.
Millal peaksite arsti juurde minema?
Wolff-Parkinson-White'i sündroomi esmakordsel ilmnemisel on arsti külastamine kohustuslik. Kõik, kes kogevad esmakordselt südame äkilist südamepekslemist treeningu ajal või puhkeolekus, on rahutud. Kui võidusõidu süda ei ole tingitud paanikast, hirmust, stressist, kiirusest või muudest seletatavatest impulssidest, tuleb viivitamatult korraldada visiit arsti juurde. Tõenäoliselt on see südame rütmihäire erivorm.
WPW sündroom on omane atrioventrikulaarne taastuv tahhükardia, mis nõuab ravi - eriti kui samaaegselt esineb ka kodade virvendus. Siis on Wolff-Parkinson-White'i sündroom eluohtlik, kuna see võib vatsakeste virvenduse tõttu põhjustada südame seiskumist. Arst kasutab elektrokardiogrammi, et teha kindlaks, kas järsul südamepekslemisel on orgaaniline põhjus või mitte.
Wolff-Parkinson-White'i sündroomi korral on võidusõidu põhjustajaks südame ülearused stiimulijuhid. Kuna südamepekslemine toimub sagedamini Wolff-Parkinson-White'i sündroomi korral, korraldab raviarst tavaliselt pikaajalise EKG. See on eriti mõttekas, kui see suudab registreerida südamepekslemise rünnaku. Probleem on selles, et Wolff-Parkinson-White'i sündroomi ravi erineb teiste südamehaiguste ravist. Teatud südameravimid, näiteks digitalis või verapamiil, ei sobi Wolff-Parkinson-White'i sündroomi korral.
Selle asemel on tavaliselt edukas vallandava, kuid üleliigse südamejuhtivuse skleroteraapia kateetri ablatsiooni abil. Seda kateetri toega protseduuri vasakpoolses kodade küljes seostatakse ainult väikeste kirurgiliste riskidega. Tavaliselt loob see püsiva kergenduse.
Ravi ja teraapia
Wolff-Parkinson-White'i sündroom ei vaja alati ravi. Paljudel juhtudel diagnoositakse see vaid juhuslikult, kuna mõjutatud isikutel pole sümptomeid. Muudel juhtudel õpivad patsiendid nn vagus-manöövreid, mis koosnevad liigutustest, külmade jookide neelamisest või muudest toimingutest, mis stimuleerivad tupe närvi ja taastavad südametegevuse normaalseks.
Lisaks nendele lihtsatele meetoditele on olemas võimalus Wolff-Parkinson-White'i sündroomi raviks. Tahhükardia katkestamiseks sobivad südameravimid on saadaval tablettidena või süstidena. Neid võetakse tavaliselt sümptomite ilmnemisel ega ole püsiv ravim, mida kasutatakse Wolff-Parkinson-White'i sündroomi raviks.
Südamepekslemise eriti raske rünnaku korral kasutatakse defibrillaatorit. Impulsside vooluring katkestatakse praeguse impulsi abil ja südametegevus normaliseerub. Kui Kenti kimbu täpne asukoht on teada, on olemas ka võimalus kõrvaldada kõrge edukusega Wolff-Parkinson-White'i sündroomi anomaalia.
Südame kateetrit kasutatakse vastava südame lihase punkti soojendamiseks elektrienergiaga sellisel määral, et sealsed rakud konkreetselt surevad ja Wolff-Parkinson-White'i sündroomi poolt esile kutsutud tahhükardiad ei saa enam enam tekkida.
Ravimid leiate siit
➔ Südame ja vereringesüsteemi tugevdavad ravimidärahoidmine
Ennetavad meetmed on kaasasündinud Wolff-Parkinson-White'i sündroom pole võimalik. See kehtib nii haiguse tegeliku esinemise kui ka võidusõidu südame faaside kohta, mis toimuvad ilma ette teatamata. Wolff-Parkinson-White'i sündroomi korral tuleb aga südame tervist regulaarselt kontrollida.
Järelhooldus
Enamikul juhtudest on Wolff-Parkinson-White'i sündroomi korral väga vähe ja piiratud otseseid järelmeetmeid. Sel põhjusel peaks selle haigusega nakatunud inimene varakult arstiga nõu pidama, et vältida muid võimalikke tüsistusi ja kaebusi. Iseseisev paranemine ei saa toimuda.
Kuna Wolff-Parkinson-White'i sündroom on geneetiline haigus, ei saa seda tavaliselt täielikult ravida. Seetõttu, kui soovite lapsi saada, tuleks alati esmalt läbi viia geneetilised testid ja nõustamine, et vältida haiguse kordumist järeltulijatel. Enamik Wolff-Parkinson-White'i sündroomiga inimesi sõltub ravimite võtmisest.
Järgida tuleb kõiki arsti juhiseid. Samuti tuleb jälgida õiget annust ja regulaarset manustamist. Wolff-Parkinson-White'i sündroomi korral võib paljudel juhtudel olla kontakt ka teiste haigusest mõjutatud inimestega, kuna see võib põhjustada teabevahetust, mis võib muuta igapäevaelu lihtsamaks.
Saate seda ise teha
Wolff-Parkinson-White'i sündroomiga patsientidel on raske südamedefekt. See kujutab endast ohtu elule ja seetõttu on koostöö raviarstiga äärmiselt oluline. Kõiki füüsilise või emotsionaalse stressi olukordi tuleks vältida või viia miinimumini.
Eneseabiteenuste valdkonnas tuleb hoolitseda selle eest, et füüsiline ületäitumine ei toimuks ja puhkefaasid toimuksid esimeste sümptomite ilmnemisel. Rasvumist tuleks vältida, kuna see põhjustab veelgi tõsiseid südamekahjustusi. Seetõttu tuleks igapäevast toidukogust jälgida ja vajadusel optimeerida. Sportlikke tegevusi tohib läbi viia alles pärast raviarstiga konsulteerimist. Enamikku spordialasid ei saa teha Wolff-Parkinson-White'i sündroomiga patsiendid. Seetõttu tuleks vaba aja veetmise võimalusi kohandada tervisevõimalustele.
Töö psühhoterapeudiga aitab emotsionaalse stressi olukordades paremini toime tulla. Igapäevased arengud ja sündmused ei tohiks põhjustada mingeid kognitiivseid probleeme. Unetuse või ringlevate mõtete korral tuleks olemasolevaid erinevusi käsitleda seetõttu avalikult. Olemasolevad vaidlused ja inimestevahelised arusaamatused tuleks lahendada võimalikult kiiresti. Elurõõmu edendamine ja tervise edasise arengu heaolu edendamine on osutunud kasulikuks. Enda elu peaks keskenduma rohkem tegevustele ja olukordadele, mis viivad elukvaliteedi paranemiseni.




.jpg)



.jpg)