All TAR sündroom, Inglise Trombotsütopeenia - raadiuseta sündroom, mõistab meditsiin väärarengusündroomi, mille peamised sümptomid on kodarate ebaõnnestumine ja trombotsütopeenia. Arvatakse, et sündroomi põhjuseks on pärilik geenimutatsioon. Esimestel eluaastatel koosneb ravi peamiselt trombotsüütide vereülekandest.
Mis on TAR-i sündroom?

© reing - stock.adobe.com
TAR sündroom on mitmete väärarengute kompleks, mis avaldub vastsündinutel. Päriliku väärarengu sündroomi peamised sümptomid on kodara kahepoolne rike ja vereliistakute puudus. Sümptomite tõttu on sündroom mõnikord dateeritud Radiaalse aplaasia-trombotsütopeenia sündroom kõne. TAR-sündroomi on kirjeldatud veidi üle 100 juhtumi korral. Täpne levimus pole teada, kuid sümptomite kompleksi peetakse suhteliselt harva esinevaks.
Seda sündroomi kirjeldati esmakordselt 1929. aastal. Esimestena peetakse seda ameeriklasteks H. M. Greenwaldiks ja J. Shermaniks. Senise dokumentatsiooni kohaselt mõjutavad väärarendid mõnevõrra sagedamini naisi kui mehi. Selle harulduse tõttu pole sündroomi täielikult uuritud. Põhjusuuringud on andnud osalisi õnnestumisi, kuid siiani pole nad suutnud kogu kompleksi jaoks piisavalt selgitada.
põhjused
2007. aastal tuvastati TAR-sündroomi võimalik põhjus, mis vastab geneetilisele mutatsioonile. Kompleksi osalised sümptomid on põhjustatud geeni lookuse q21.1 kromosoomi 1 mikrodeletsioonist. Selles kontekstis räägime 1q21.1 deletsiooni sündroomist. 1. kromosoomi on seostatud arvukate pärilike haigustega.
Selle geeni asukohas esinevad mutatsioonid võivad vallandada näiteks Usheri sündroomi, Gaucheri tõve või Alzheimeri tõve. 1. kromosoom on kromosoomipaarina kõigis keharakkudes ja vastab inimese suurimale kromosoomile. TAR-i sündroomiga seotud mutatsioon näib ilmnevat kõigil patsientidel. Kuid mutatsioon ei seleta piisavalt sündroomi üksikuid sümptomeid.
TAR sündroomi peetakse pärilikuks haiguseks. Siiani dokumenteeritud juhtudel täheldati perekonna kuhjumist. Pärilikkus näib olevat autosomaalne retsessiivne pärimisviis ja manifestatsiooni suhteliselt suur varieeruvus.
Sümptomid, tervisehäired ja nähud
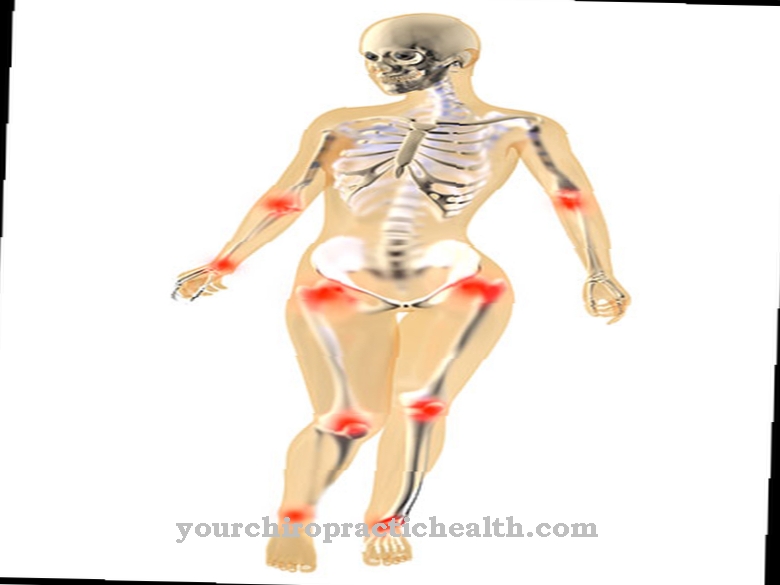
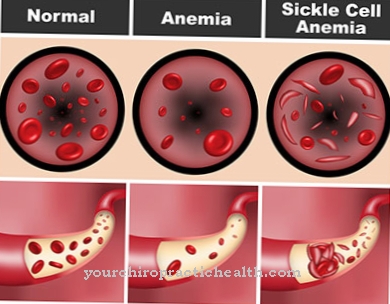
Kõigil TAR-sündroomiga patsientidel on trombotsütopeenia. Trombotsüütide puudus põhjustab suurenenud verejooksu tendentsi. Eriti väheneb nende arv kahel esimesel eluaastal. Esimestel kuudel võib tekkida koljusisene verejooks, mis võib põhjustada motoorset või vaimset alaarengut. Kahepoolselt puuduvad kõigil sündroomiga patsientidel ka kodarad.
Mõjutatud inimese pöial on seal, kuid see töötab ainult ebaharilikult. Sageli on käe radiaalne kõrvalekalle, mis väljendub klubikäe deformatsioonina. Kõigi TAR-i patsientide haavand on lühenenud ja osaliselt painutatud. Umbes kolmandikul patsientidest puudub õlavarreluu, mis tavaliselt on samuti lühenenud ja millel on düsplastiline toime. Küünarnuki, õla ja käe liigesed on piiratud liikuvusega.
Mõnel juhul on ka veres muutusi. Kahel kolmandikul juhtudest on leukotsüüdid märkimisväärselt suurenenud. Sageli on ka lehmapiimaallergia või -talumatus, mis soodustab kõhulahtisust või süvendab trombotsütopeeniat. Ligikaudu pooltel kõigist patsientidest on sümptomid seotud alajäsemete düsplaasiaga.
Eriti tavalised sümptomid on puusa düsplaasia, coxa valga, põlveliigese subluksatsioon või patellar düsplaasia koos dislokatsiooniga. Põlv võib olla jäigastunud. Jalade ja varvaste asend on sageli ebanormaalne. Paljud kannatada saanud isikud kannatavad ka lühikese kehaehituse või südamepuudulikkuse all Fallot'i tetraloogia või kodade vaheseina defekti tähenduses. Silmal on sageli ptoos või glaukoom.
Diagnoos ja haiguse kulg
Esimestel elukuudel jälgib arst TAR-i patsientide kalduvust veritsusele ja trombotsütopeeniale, mida ta peab diferentsiaaldiagnoosimisel eristama Fanconi aneemiast. Röntgenograafia puhul on TAR-sündroom eriti ilmne kodarate mõlemal küljel paiknemata ja sellest tuleneva kõrvalekalde osas.
Diferentsiaaldiagnostika osas tuleb arvestada ka Holt-Orami sündroomi ja Roberti sündroomiga. Niipea kui kaks esimest eluaastat on möödunud, on TAR-i sündroomiga patsientide prognoos üsna soodne. Üksikjuhtudel põhineb prognoos kaasnevatel sümptomitel, nagu südamedefekt.
Tüsistused
TAR-sündroomi korral esinevad mitmesugused väärarengud. Esiteks ja väärarendid põhjustavad märkimisväärselt suurenenud veritsus tendentsi. Need kannatanud kannatavad raske verejooksu all isegi väga väikeste ja väiksemate vigastustega, mida ei saa hõlpsalt peatada. Igemetest või ninast veritseb sageli ja avaldab väga negatiivset mõju asjaomase inimese elukvaliteedile.
Lisaks võib TAR-sündroomi tõttu tekkida vaimne alaareng. Oma elus sõltuvad patsiendid väga sageli teiste inimeste abist ja ei saa iseseisvalt paljusid igapäevaseid asju teha. Sündroom piirab märkimisväärselt ka õlgade ja käte liikuvust, kuna ajukääre puudub. Lisaks võib see põhjustada südamepuudulikkust või silmade ebamugavust.
Sündroom on tavaliselt seotud eluea lühenemisega. Vanemad või sugulased kannatavad sageli ka psühholoogiliste kaebuste või depressiooni all. TAR-sündroomi sümptomaatiline ravi ei hõlma tavaliselt tüsistusi. Kahjuks ei saa kõiki kaebusi täielikult piirata.
Millal peaksite arsti juurde minema?
Enamikul juhtudel vajab TAR-sündroomi all kannatav isik meditsiinilist hindamist ja ravi. Iseseisvat paranemist ei saa olla, nii et selle haigusega haigestunud inimene sõltub alati meditsiinilisest diagnoosist. Mida varem sündroom tuvastatakse, seda parem on haiguse edasine kulg. Kuna see on pärilik haigus, ei saa täielikku ravi toimuda. Kui sündroomist mõjutatud inimene soovib lapsi saada, võib kasutada ka geneetilist nõustamist.
TAR-sündroomi korral tuleb pöörduda arsti poole, kui asjaomane isik kannatab tõsise vaimse alaarengu all. Reeglina sõltuvad patsiendid oma elus teiste abist. TAR-sündroom võib piirata ka kannatanud inimese liikuvust, mistõttu on vajalik arsti visiit. Pole haruldane, et mitmesuguseid defekte mõjutavad siseorganid. TAR-i sündroomi võib diagnoosida üldarst või lastearst. Edasiseks raviks on vajalik visiit spetsialisti juurde.
Teraapia ja ravi
TAR-i sündroomi ei saa ravida ei põhjuslikult ega spetsiifiliselt. Siiani on saadaval ainult sümptomaatiline ravi. Verejooksu kalduvuse tõttu ei saa väärarenguid korrigeerida esimestel eluaastatel. Hilisemates eluetappides võivad rekonstrueerivad kirurgilised sekkumised parandada puuduvad kodarad ja mitu väärarengut. Esimestel eluaastatel on oluline vältida verejooksu või hemorraagiat.
Esialgse ravi eesmärk on ennekõike vähendada haiguse olulisi tagajärgi. Esimestel eluaastatel esinevad rasked trombotsütopeeniad vajavad trombotsüütide ülekannet. Iseenesest ei ole motoorse arengu häireid. Neuroloogilised piirangud on samuti haruldased. Vaimne areng on silmapaistmatu. Seega on kõik alaarengud parimal juhul koljusisese verejooksu tagajärg, mida tuleb vereülekannetega ära hoida.
Kui trombotsütopeenia on taandunud, viiakse läbi plastilised kirurgilised ravimeetmed. Nende meetmetega kaasnevad [[[füsioteraapia füsioterapeutilised ravi etapid]], mis on ette nähtud motoorse täiusliku arengu tagamiseks. Täiskasvanueas ei sõltu patsiendid enam raviprotseduuridest ja elavad enamasti normaalset elu, mille elukvaliteet on piiramatu.
Ravimid leiate siit
➔ haavade raviks kasutatavad ravimid ja vigastusedärahoidmine
TAR-sündroomi lõplikke põhjuseid pole veel selgitatud. Sel põhjusel ei saa sündroomi veel ennetada. Kuid kõik näitab, et sündroomi mängivad rolli geneetilised tegurid. Seetõttu võib mõjutatud isikute geneetilist nõustamist kirjeldada suures osas ennetava meetmena.
Järelhooldus
TAR-sündroomi järelhooldus sõltub väärarengute tüübist ja raskusastmest. Pärast kirurgilist protseduuri, mis on võimalus väiksemate väärarengute tekkeks, vajab patsient ulatuslikku järelravi. Ägeda verejooksu korral on vajalik viivitamatu ravi kliinikus. Seejärel vajab patsient paar päeva puhata.
Lõpliku järelkontrolli eesmärk on kindlaks teha edasised ravimeetmed. Inimesed, kes kannatavad TAR-sündroomi all, peavad oma praeguse tervisliku seisundi selgitamiseks regulaarselt arstiga nõu pidama. Meditsiinilised tüsistused ei ole patsiendile alati ilmsed, eriti sisemise verejooksu korral. Tõsise trombopeenia korral võib osutuda vajalikuks vereülekanne, mis viiakse läbi kliinikus ja mida tavaliselt seostatakse ülevaatega.
Patsient vajab omakorda puhkust ja kaitset. Tavaliselt on näidustatud haiglaravi. TAR-sündroomi all kannatavad patsiendid vajavad eriarsti. Vastutav arst on tavaliselt sisearst või üldarst, kes on juba raviga seotud. Krooniliste kaebuste korral on soovitatav pikaajaline haiglaravi. Patsient peaks ühendust võtma ka füsioterapeudi ja teiste spetsialistidega. Patsient võib vajada ka psühholoogilist tuge.
Saate seda ise teha
TAR-sündroomi saab ravida ainult sümptomaatiliselt. Patsient peab jälgima hoiatussilte ja teavitama sellest arsti, et vereülekannet saaks teha varakult. Pärast sellist vereülekannet nõrgeneb keha ja on oluline tagada tasakaalustatud toitumine, mis toetab keha vere tootmisel.
Pärast väärarengute kirurgilist ravi rakendatakse puhata ja voodis puhata. Põletiku ja muude komplikatsioonide vältimiseks peab patsient hoolitsema haavade eest vastavalt arsti juhistele. Füsioterapeutiline ravi võib olla vajalik ka jäsemete väärarengute korral. Mõjutatud inimesed saavad kodus teha füsioteraapiat ja parandada kahjustatud jäsemete koordinatsiooni regulaarse harjutusega.
Kui need meetmed ei anna soovitud tulemust, tuleb arstiga nõu pidada. Kuna TAR sündroom on äärmiselt haruldane haigus, peab ravi üle võtma eriarst. Soovitav on otsida Interneti-foorumitest teisi kannatajaid, kuna selle seisundi jaoks on ainult mõned eneseabigrupid. Lõpuks on oluline teha vajalikud visiidid arsti juurde, et vältida tõsiseid tüsistusi. Vereülekannete tõttu tuleb TAR-sündroomi hoolikalt jälgida.

.jpg)

.jpg)







.jpg)