Pahaloomulisi kasvajaid, mis arenevad pärasooles, nimetatakse Pärasoolevähk või Pärasoolevähk määratud. Pärasoolevähk on üks kolorektaalsest kartsinoomist, mis on Saksamaal suuruselt teine vähktõbi nii meestel kui naistel.
Mis on pärasoolevähk?

© Rasi - stock.adobe.com
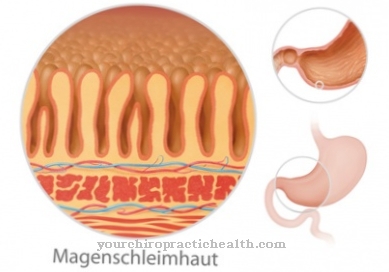
Pärasoolevähk on pärasoole kõigi pahaloomuliste kasvajate kollektiivne nimetus. Pärasool on pärasoole osa ja seetõttu ka jämesoole osa. See on umbes 15-18 cm pikkune soolesektsioon sigmoidse käärsoole ja anaalkanali vahel.
Seda kasutatakse soolestiku sisu säilitamiseks kuni järgmise defekatsioonini ja see on vooderdatud soole limaskestaga, mis erineb oluliselt käärsoole lõikude ülesvoolu lõikudest. Pärasoolevähki saab eristada käärsoolevähist, ehkki mõlemad vähiliigid on sarnased ja seetõttu on need sageli rühmitatud kolorektaalse vähi alla.
põhjused
A Pärasoolevähk areneb tavaliselt adenokartsinoomina, s.o. H kasvaja tekib näärmekoest. Kasvajarakud paljunevad kontrollimata viisil ja sõltumata ümbritsevast koest. Nagu ka teiste vähiliikide puhul, vastutavad pärasoolevähi mutatsioonid kasvajarakkude kontrollimatu jagunemise eest.
Umbes 95% juhtudest tekivad fataalsed geenimutatsioonid juhuslikult, ainult 5% juhtudest on need pärilikud. Arvatakse, et pärasoolevähk areneb pahaloomuliseks vähiks mitmel healoomulisel etapil. Algstaadiume nimetatakse käärsoole adenoomideks või polüüpideks ja need võivad aastaid eksisteerida healoomuliste kasvuna enne nende degenereerumist.
Sümptomid, tervisehäired ja nähud
Pärasoolevähk ei põhjusta sageli alguses selgeid sümptomeid. Haiguse progresseerumisel võib kasvaja põhjustada kõhukrampe ja kõhukinnisust või soolesulgust. Pidev valu on tavaliselt seotud vähenenud jõudluse ja väsimusega. Inimesed tunnevad end üldiselt väga kurnatuna ning haiguse progresseerumisel kasvab väsimus.
Tavaliselt on ka isutus, mis võib põhjustada kehakaalu langust. Pärasoolevähk avaldub päraku nähtava verejooksuna ja roojamisel tekkiva valuna. Toolide harjumused võivad ilma nähtava põhjuseta muutuda. Nende märkidega kaasnevad üldised sümptomid, nagu palavik ja suurenev halb enesetunne.
Pärasoolevähi sümptomid arenevad salakavalalt, sageli mitme aasta jooksul ja süvenevad aja jooksul. Kaugele jõudnud staadiumis hakkab krooniline kõhuvalu sisse saama. Samuti areneb patsientidel teatud toitude, eriti liha, vürtsikute toitude, alkoholi ja kohvi talumatus.
Ravimata jätmisel vähk progresseerub ja põhjustab tõsiseid tüsistusi. Ravimata vähk on tavaliselt surmav. Esiteks langeb järsult füüsiline seisund ja asjaomane inimene magab voodisse, mis põhjustab täiendavaid terviseprobleeme.
Diagnoos ja kursus
Kolorektaalne kartsinoom on üks levinumaid vähktõbe Saksamaal. Uute haigusjuhtude arv aastas on 20 kuni 40 juhtu 100 000 elaniku kohta, esinemissageduse tipp on 6. ja 7. elukümnendil.
Vanematel kindlustatud isikutel on varajaseks avastamiseks õigus regulaarsete ajavahemike järel teha kolonoskoopiad ja väljaheitetestid. Lisaks võivad sellised sümptomid nagu veri väljaheites, soolestiku märgatav muutus, valu, kehakaalu langus ja väsimus viia patsiendi arsti juurde. Diagnoosimiseks kasutatakse varasemat ajalugu ja praeguseid kaebusi.
Diagnoosi kinnitab kolonoskoopia, mis hõlmab ka biopsiat. Seejärel uurib patoloog koeproovi, et eristada healoomulisi ja pahaloomulisi kasvajaid. Täiendavad tehnilised uuringud võivad olla röntgenkontrastiga uuringud, kompuutertomograafia või ultraheliuuringud.
Diagnoos kinnitatakse Pärasoolevähk, tuleb kindlaks teha kasvaja staadium. Sel eesmärgil kontrollitakse, kui sügavale on tuumorirakud tunginud soole seina ja kas nad on juba metastaseerunud naaberorganites või lümfisõlmedes või isegi kaugemates struktuurides nagu maks või kopsud.
Tüsistused
Pärasoolevähk põhjustab esialgu seedehäireid ja tugevat valu. Tüüpilised tüsistused on ka tuumorist tingitud soole obstruktsioon ja selle tagajärjel soole seina perforatsioon. See võib põhjustada eluohtliku sepsisega peritoniiti. Mõnikord levib vähk naaberorganitesse (põis, tupp, maks) või pigistab elulised veresooned välja.
See võib põhjustada kudede nekroosi, st soolestiku või ümbritsevate elundite infarkti ja surma. Hästi arenenud pärasoolevähk metastaasib sageli. Need võivad mõjutada maksa ja põhjustada hüübimishäireid, turset ja põletikku. Lõppkokkuvõttes ilmneb maksapuudulikkus ja patsient sureb. Pärast käärsoolevähi operatsiooni võivad tekkida haavainfektsioonid, verejooks ja valu.
Ajutine soolepuudulikkus võib põhjustada soole halvatust ja selle tagajärjel seedeprobleeme. Lisaks võib tekkida niinimetatud anastomootiline leke, mille korral kahe sooleotsa vaheline õmblus on lekkiv. Mõnikord püsivad sellised komplikatsioonid nagu seedeprobleemid, uriinipidamatus ning põie- ja seksuaalfunktsiooni häired. Retseptiravimitest põhjustatud tüsistused (nt kõrvaltoimed, allergilised reaktsioonid, koostoimed) seevastu ei kesta tavaliselt kaua.
Millal peaksite arsti juurde minema?
Püsivad või suurenevad seedeprobleemid peaks arst selgitama. Kui teil tekivad roojamise ajal korduvad ebamugavused, tuleb seda arstiga arutada. Kui olete väsinud, söögiisu kaotanud või tunnete end kurnatuna, on soovitatav külastada arsti. Murelikuks teeb kiire kurnatus nii igapäevaseid kui ka kergeid füüsilisi ülesandeid tehes. Kui see seisund ilmneb hoolimata rahulikust öisest unest, on vajalik arst. Soovimatu kehakaalu languse, üldise jõudluse halvenemise või kõhuprobleemide korral tuleb pöörduda arsti poole. Arst peab uurima ja ravima ülakõhu või soolte valu, üldist haigustunnet ja halba enesetunnet.
Ebamugavustunne tualettruumi minnes, sooltest lekiv veri ja pärakuvalu on samuti märgid olemasolevast ebakorrapärasusest. Arsti visiit on vajalik, et selgitada välja selle põhjus. Palavik, sotsiaalne ärajäämine, ärrituvus ja heaolu langus viitavad tervisekahjustusele. Kuna pärasoolevähk võib ravimata jätmise korral lõppeda surmaga, tuleb kohe pärast esimeste lahknevuste tekkimist pöörduda arsti poole. Kui sümptomite ulatus ja intensiivsus suurenevad, soovitame tungivalt pöörduda arsti poole. Toidu, vürtsikute toitude, kofeiiniga jookide ja alkoholi talumatuse korral tuleb pöörduda arsti poole.
Ravi ja teraapia
Teraapia kavandamine kell Pärasoolevähk sõltub mitmest aspektist, u. a. kasvaja suuruse ja leviku, metastaaside astme ja patsiendi üldise seisundi kohta. Enamikul juhtudel algab ravi kasvajakoe kirurgilise eemaldamisega soolestikust. Tänapäeval võib sageli saada looduslikku väljaheidet. Kui sulgurlihase tuleb eemaldada, luuakse jämesoole kunstlik väljumine (nn kolostoomia). Ülejäänud kasvajarakkude hävitamiseks ja nende kordumise vältimiseks kasutatakse pärast operatsiooni keemiaravi või kiiritusravi.
Neid ravimeid võib kasutada ka palliatiivse teraapiana, kui ravi pole enam võimalik, kuid patsiendi eeldatavat eluiga ja / või elukvaliteeti saab siiski parandada. Hea prognoosiga patsientide jaoks on hädavajalik ka kasvaja hoolikas jälgimine: regulaarsed järelkontrollid tuleks läbi viia kuni 5 aastat pärast kasvaja edukat resektsiooni. Rektaalse vähi 5-aastane elulemus on 40–60%.
Ravimid leiate siit
Diges Seedeprobleemide ravimidOutlook ja prognoos
Haiguse staadium diagnoosimisel on määrav taastumise ja ellujäämise võimaluste osas. Kui metastaase pole, on hea võimalus ravida. Viis aastat pärast ravi alustamist on umbes kolmveerand sellistest patsientidest endiselt elus. Kopsude või maksa metastaasidega kaasnevad märkimisväärselt halvemad väljavaated. Selliseid vorme ei saa enam edukalt parandada.
Nagu paljudes teistes kasvajates, on ka pärasoolevähil suur retsidiivi oht. Igaüks, kes soovib kogu elu elada sümptomiteta, ei saa vältida regulaarset järelhooldust. Eluohtlikud kasvajad tekivad siis, kui algset kasvajat pole täielikult eemaldatud. Seetõttu mõjutavad kirurgi kogemused ja oskused prognoosimist otsustavalt.
Vanemas eas suureneb haigestumise oht märkimisväärselt. Enamik patsiente on diagnoosimisel 60-aastased ja vanemad. On märgatav, et nende hulgas on sageli pikaajalisi suitsetajaid. Vahel võib kohata ka intensiivse alkoholisisaldusega minevikku kuuluvaid inimesi. Kokku haigestub pärasoolevähk igal aastal umbes 30 inimesel 100 000-st. Ravist hoidumine osutub tõsiseks veaks. Kuna haigus progresseerub pidevalt. Elutähtsate elundite nakatumist ei saa enam hilise diagnoosiga peatada.
ärahoidmine
Vanemas eas on peamine riskitegur Pärasoolevähk. Kuid on ka riskitegureid, mida saab mõjutada: Pikaajaline suitsetamine suurendab märkimisväärselt haiguse riski.
Punase liha rohket tarbimist kahtlustatakse ka käärsoolevähi riski suurenemises. Kala ja kiu tarbimisel peaks seevastu olema kaitsev toime, samuti piisav D-vitamiini pakkumine, mille saab tagada toidu või piisava päikese käes viibimise kaudu. Kasutatakse ka ennetavaid meditsiinilisi kontrolle: polüüpide varajane avastamine ja ennetav eemaldamine aitab vältida nende pärasoolevähiks degenereerumist. Eelkõige peaksid skriiningtestid ära kasutama inimesed, kellel on perekonnas esinenud kolorektaalvähki.
Järelhooldus
Pärast pärasoolevähi tegelikku ravi vajavad kannatanud pidevat ravi. Lisaks regulaarsele tervisekontrollile ja muude ravimeetodite kasutamisele on järelhoolduse osa ka elustiili muutmine. Need, keda need mõjutavad, peavad nüüd uuesti elukvaliteeti tõstma.
Haigusega toimetulekul on oluline ka vastutavate arstide, aga ka tuttavate ja sõprade toetus. Haigestunud saavad helistada vähinõustamiskeskustesse ja psühho-onkoloogidesse; teabe vahetamiseks võib olla kasulik külastada eneseabigruppi. Eneseabirühma külastamine on ka järelhoolduse oluline osa.
Järelhoolduse kava koostatakse koos arstiga ja see põhineb sümptomitel, haiguse üldisel käigul ja prognoosil. Esimeses etapis, kui patsiendid alles töötlevad haiguse tagajärgi ja ravi, on järelhooldus eriti oluline. Patsiendi toetamine kuni remissiooni saavutamiseni on ülioluline.
Relapsi risk väheneb iga aastaga. Rusikareegel on viis aastat ja määrav on ka vähi staadium. Meditsiiniline taastusravi võib hõlmata ka antihormoonide ja muude ravimite võtmist. Pikaajalise haiguse korral liidetakse järelkontroll ja järelhooldus. Järelhoolduse üksikasju arutatakse kinnitusvestluse käigus või eraldi kohtumisel. Pärasoolevähi edasine käik sõltub väga palju diagnoosimise ajast, nii et üldisi ennustusi ei saa teha.
Saate seda ise teha
Vähiga toimetulek on igapäevaelus eriti keeruline. Abi võib olla abistamisest eneseabigruppidega. Haiged inimesed saavad siin anonüümses keskkonnas mõtteid vahetada ja anda üksteisele näpunäiteid erinevate väljakutsetega toimetulemiseks. Ilma meditsiinilise abita on haigus ebatõenäoline. Sellepärast on väga oluline teha koostööd raviarstiga.
Üksikjuhtudel on teatatud, et elustiili muutus on sümptomeid leevendanud. Siiski pole tõestatud ja statistiliselt kontrollitavat meetodit. Tervislik eluviis aitab parandada üldist heaolu. Dieet peaks olema tasakaalustatud ja tervislik. Eriti oluline on palju kiudaineid, vitamiine ja mineraale. Hoolimata isukaotusest või iiveldusest, tuleb tagada piisav toidu tarbimine. Põhimõtteliselt tuleks vältida kahjulike ainete ja toksiinide, näiteks nikotiini, alkoholi ja narkootikumide tarbimist.
Psüühika vaimseks toetamiseks ja stabiliseerimiseks on soovitatav kasutada lõõgastusvõtteid. Eriti sageli kasutatakse meetodeid jooga, meditatsioon, autogeenne treenimine või Qi Gong. Kui tervis seda võimaldab, saab kehalist aktiivsust soodustada piisava liikumisega. Jalutuskäigud või kerged harjutused lihaste tugevdamiseks edendavad heaolu. Samal ajal tuleb vältida liigset stressi organismile.

.jpg)
.jpg)
.jpg)










.jpg)
.jpg)