Ühest Isheemia üks räägib a puhul Vähenenud verevool või täielikult kaotatud verevool kudede piirkonnas. Isheemia võib esineda kõikjal kehas ja sõltuvalt selle asukohast, ulatusest ja kestusest võib see olla eluohtlik.
Mis on isheemia?

© sakurra - stock.adobe.com
Nagu Isheemia kudede ala verevarustus. See võib olla ebapiisav verevool või verevoolu täielik peatumine.
Kui isheemia kestab vaid lühikest aega, saab kude tavaliselt pärast reperfusiooni kiiresti taastuda. Pikaajalise isheemia korral põhjustab häiritud metabolism kudede hävimist - mis võib olla korvamatu.
Kui kaua isheemiat taluda võib, sõltub v. a. sõltuvalt nende asukohast: Teatud elundisüsteemid, näiteks kesknärvisüsteem, on hapnikuvaeguse suhtes eriti tundlikud, teised kuded, näiteks nahk, taluvad isheemiat mitu tundi.
põhjused
Kõige tavalisemad a põhjused Isheemia on kardiovaskulaarsüsteemi sisemised patoloogilised muutused. Arterioskleroosist tingitud veresoonte ahenemine (stenoosid) toimub järk-järgult ja põhjustab kroonilist isheemiat.
Tromboosist või embooliast tingitud äkilised veresoonte oklusioonid põhjustavad ägeda isheemia. Veresoonte traumaatiline hävitamine põhjustab ka verevoolu kaotust. Harvemini on isheemia põhjustatud väliselt, nt. B. sidudes kehaosa hemostaasi eesmärgil, kasvajate või kroonilise rõhu all, kui magama heidetakse.
Mõjutatud piirkonna ainevahetuse tagajärjed on mõlemal juhul ühesugused: Ebapiisava hapnikuvarustuse tõttu moodustub rohkem laktaati ja isheemiline piirkond on liiga happeline (metaboolne atsidoos).
Energiapuuduse tõttu ei suuda rakud enam oma osakeste ja vedelike tasakaalu säilitada: Nad paisuvad ja lõpuks uppuvad. Kui nekroos algab, siis ei räägita mitte ainult isheemiast, vaid ka infarkti kliinilisest pildist.
Sümptomid, tervisehäired ja nähud
Isheemia avaldub tavaliselt teadvuse ägeda hägustumisena. Haigestunud isikud tunnevad tavaliselt kerget unisust või väsimust, edaspidises seisundis võib see põhjustada teadvuse kaotuse ja kooma. Kerge isheemiline insult põhjustab iiveldust ja oksendamist.
Lisaks võivad tekkida nägemishäired ja nägemisvälja defitsiit. Ajuinfarkti iseloomustavad ka Babinski rühma patoloogilised refleksid ja neuroloogilised puudujäägid. Kui tegemist on kraniaalnärvidega, tekivad kurgus neelamishäired ja võõrkehatunne. Keel võib olla segane ja ebaselge.
Paljud patsiendid pimendavad ja ei mäleta juhtunut. Sõltuvalt isheemia raskusest võib esineda ka osaline või täielik mälukaotus. Sageli ilmneb ka hemiplegia. Paljud neist kannatanutest ei saa enam käsi ega jalgu liigutada või saavad neid ainult suure vaevaga liigutada.
Kõigi jäsemete halvatus ilmneb aga harva. Rasketel juhtudel põhjustab insult mõne minuti jooksul surma. Alguses hingamine peatub, mis põhjustab aju ebapiisavat hapnikuvarustust ja lõpuks aju surma. Isheemia sümptomid on tavaliselt pöördumatud. Enamik kannatanutest kannatab pikaajalise mõju all.
Diagnoos ja kursus
A Isheemia sõltub põhimõtteliselt sellest, millist elundisüsteemi see mõjutab. Survekahjustuse tõttu tekkinud väikese nahapiirkonna isheemia võib olla märgatav alles paljude tundide möödudes.
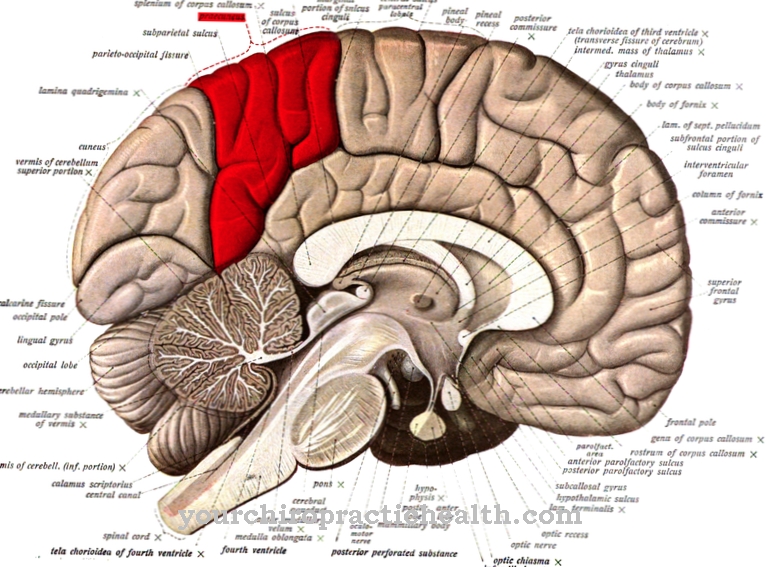
Aju verevarustuse kaotus viib seevastu teadvuse kadumiseni kõigest 15-20 sekundiga ja on ägedalt eluohtlik, kuna 7-10 minuti jooksul tekivad parandamatud nekroosid. Töötav südamelihas on ka hapnikuvaeguse suhtes väga tundlik ja talub isheemiat vaid mõni minut. Valu ja šokk on tüüpilised peamiste isheemiate korral; muud kliinilised sümptomid erinevad aga olenevalt asukohast suuresti.
Jäseme tõsise isheemia tunnused on esitatud Prati järgi 6P nähtude järgi: valu (valu), kahvatus (Pallor), pulsi puudumine (pulsivabadus), sensoorsed häired (paresteesia), halvatus (halvatus), šokk (prostata). Tähtis on põhjalik haiguslugu, kuna veresoonte oklusioonid eelnevad peaaegu alati varasematele haigustele.
Isheemia diagnoosimist toetavad laboratoorsed tulemused, funktsionaalne diagnostika (nt EKG) ja kuvamisprotseduurid (duplekssonograafia, kateetri angiograafia, arvuti sonograafia või magnetresonantstomograafia).
Tüsistused
Isheemia võib pika aja jooksul olla patsiendi jaoks eluohtlik. Halb vereringe kahjustatud koes võib põhjustada ka kogu keha pöördumatuid tagajärgseid kahjustusi. Hapniku puuduse tõttu põevad patsiendid sageli hingeldust või nekroosi.
Lisaks võib see halvimal juhul põhjustada ka südameataki ja lõppkokkuvõttes patsiendi surma. Inimesed võivad selle käigus kogeda ka aju rikkeid ja teadvusekaotust. Kui see püsib pikema aja jooksul, võib see põhjustada ka tagajärjele ajukahjustusi, nii et patsiendid kannatavad halvatuse või spastilisuse käes.
Samuti on valu, tundlikkuse häired või tugev kahvatus. Isheemia korral on vaja viivitamatut ravi, et vältida pöördumatuid tagajärgi ja kahjustusi. Võib osutuda vajalikuks ka kirurgiline sekkumine. Reeglina lüheneb isheemia tõttu patsiendi eluiga märkimisväärselt ja piirab seda. Haiguse edasine käik sõltub haiguse põhjusest.
Millal peaksite arsti juurde minema?
Kui asjaomane isik märkab vereringehäireid, peaks ta aegsasti arstiga nõu pidama. Kui teil tekivad külmad jäsemed, naha tuimus, näo järsk kahvatu värvus või sensoorsed häired, peaksite pöörduma arsti poole. Õrnuse, üldise valu või halva enesetunde korral tuleks põhjuse väljaselgitamiseks läbi viia täiendavad uuringud. Südame rütmihäirete, südamepekslemise, vererõhu muutuse või teadvuse hägustumise korral on vajalik arst.
Kui kaotate teadvuse, tuleb kutsuda erakorraline arst.Nendel juhtudel on kannatanud inimene mõne minuti jooksul eluohtlik ja vajab viivitamatut intensiivravi. Aju aktiivsuse häirete korral, kui tähelepanu või keskendumisvõime on katkenud ja kui asjaomane inimene kannatab peas survetunde all, peaks ta pöörduma arsti poole.
Kui kehal on halvatuse märke, pulssi ei saa tunda ja kui asjaomane inimene tunneb end äkki halvasti, tuleb pöörduda arsti poole. Arsti visiit on soovitatav jõudluse languse, pearingluse, ebakindla kõnnaku ja normaalse jõu kaotuse korral. Sisemise nõrkuse, hägustunud taju, väsimuse või väsimuse korral pöörduge arsti poole. Kui sümptomid suurenevad, tuleb võimalikult kiiresti läbi viia arstlik läbivaatus, kuna võib tekkida äge eluoht.
Ravi ja teraapia
Iga isheemiaravi eesmärk on taastada isheemilise piirkonna piisav verevarustus. Äge Isheemia südameinfarkti korral vajavad kiiret tegutsemist:
Kui vastunäidustusi pole, proovitakse kõigepealt ravimite süsteemse või lokaalse lüüsiravi. Kui see ei aita või kui lüüsiravi aeg on juba möödas, on võimalik veresoonte kirurgiline revaskularisatsioon: trombi kirurgiline eemaldamine, veresoonte laienemine või ümbersõit. Mõnikord saab neid protseduure läbi viia kateetrite kaudu, muudel juhtudel vajavad nad ulatuslikku operatsiooni.
Isheemia subakuutsete vormide korral kasutatakse ka ennetavalt laienevaid veresoonte proteese (stente). Isheemiaga patsientidel toimub ravimite antikoagulatsioon, s.o. H vere hüübimisvõime vähenemine, mis on kasulik (edasiste) embooliate ja trombooside ennetamiseks. Selleks antakse näiteks hepariini või K-vitamiini antagoniste. Lisaks antakse kroonilise isheemia ohuga patsientidele sageli kaltsiumi antagoniste, beetablokaatoreid ja / või nitropreparaate.
Outlook ja prognoos
Isheemia prognoos on üldiselt halb. Sõltumata sellest, kus see kehas asub, põhjustab see tõsist elukvaliteedi halvenemist või rasketel juhtudel eluohtlikkust. Asjaomasel isikul on mitmesuguseid kaebusi, millel on üha suurem iseloom. Ravimata jätmise korral võib eeldada, et haigestunud inimene sureb enneaegselt, kuna on olemas infarkti oht.
Sõltuvalt vähenenud verevoolu olukorrast võib arstiabi kasutamine põhjustada eluaegseid häireid või eluohtlikku olukorda. Soodsa prognoosi saamiseks on vajalik varajane ja põhjalik arstlik läbivaatus. Mida kauem ravi edasi lükatakse, seda suurem on komplikatsioonide või püsiva kahjustuse tõenäosus. Lisaks ainevahetushäiretele on oht ka aju kahjustada. Tekivad parandamatud kudede kahjustused, mis rasketel juhtudel põhjustavad lisaks organite häiretele ka funktsionaalseid häireid.
Ägeda isheemia korral on vaja viivitamatuid meetmeid, et tagada mõjutatud inimese ellujäämine. Tagajärgede tekkimisel on oodata elukestvaid kahjustusi ja elukvaliteedi langust. Üldine jõudlus on vähenenud ja liikumisjärjestustes või koordinatsioonis võivad olla piirangud. Igapäevaelu tuleb ümber korraldada, kuna tavapäraseid ülesandeid ei saa tavaliselt enam pärast vahejuhtumit piisavalt tagada.
ärahoidmine
Üks Isheemia Ennetamist saab üldiselt võtta meetmetega, mis hoiavad südame-veresoonkonna süsteemi terved: treenimisega, hea toitumisega, pöörates erilist tähelepanu tervislikele rasvadele ja ilma sigarettideta. Hoolikas antikoagulatsioon tuleb tagada patsientidele, kellel on olemasolevad seisundid, näiteks südame rütmihäired, mis soodustavad veresoonte oklusiooni, samuti neile, kes on pärast operatsiooni voodis. Lisaks võib jäsemeid siduda ainult absoluutses hädaolukorras, sest pärast pikaajalist isheemiat võib olla vajalik kahjustatud kehaosa amputeerimine.
Järelhooldus
Pärast raviarsti ravi on isheemia korral eriti oluline tagada tervislik ja tasakaalustatud eluviis. Alkoholist ja nikotiinist (ükskõik mis vormis) hoidumine on siin vältimatu. Peaksite tähelepanu pöörama ka kolesterooli tasemele. Liiga kõrge kolesteroolitase võib põhjustada vaskulaarsüsteemi edasisi tüsistusi. Lipiidide metabolismi häireid tuleb iga hinna eest vältida.
Arvesse tuleks võtta ka kehakaalu; Rasvumine võib põhjustada muid probleeme, mida patsient peaks vältima. Sport ja piisav liikumine, nagu jalutuskäigud, sörkjooks, meeskonnasport või jalgrattasõit, on toetavad ja igal juhul tervist edendavad. Samuti on soovitatav pidev kõrge vererõhu ja diabeedi jälgimine.
Tasakaalustatud ja kiudaineteta dieet on kasulik ka isheemia järelravis. Dieetkiud mitte ainult ei alanda kolesterooli taset, vaid tagab ka soolestiku tervisliku toimimise. Vitamiinid aitavad vältida edasisi veresoonkonna haigusi. Eriti tuleks siin mainida E- ja C-vitamiini. Karotenoididel võib olla ka positiivne mõju.
Patsient peaks vältima kõrge rasvasisaldusega või praetud toidu tarbimist. Hüdrogeenitud rasvad peaksid menüüst kaduma. „Stressifaktor” mängib olulist rolli ka isheemia järelravis. Seda tuleks nii professionaalses kui ka erasektoris võimalikult palju minimeerida.
Saate seda ise teha
Isheemiaga inimesed peaksid pöörduma arsti poole. Sobivate eneseabimeetmete määramiseks tuleb kõigepealt kindlaks teha põhjuslik haigus. Seetõttu on kohene meditsiiniline hindamine kõige olulisem toiming, mida inimene teha võib.
Kerget isheemiat saab ravida suhteliselt kiiresti ravimite ja puhata. Isegi pärast operatsiooni kehtivad haigetele voodirežiim ja puhkus. Kui valu püsib, on kõige parem sellest arsti teavitada. Arstiga konsulteerides võib sümptomite leevendamiseks kasutada looduslikke vahendeid, näiteks naistepuna või belladonna. Arsti nõusolekul on lubatud ka massaažid, nõelravi ja muud alternatiivsed ravimeetodid.
Pärast haiguse ravimist tuleb muuta elustiili. Ennekõike on olulised kardiovaskulaarsüsteemi tugevdavad meetmed, näiteks liikumine, tervislik ja tasakaalustatud toitumine ning stimulantide, näiteks alkoholi ja nikotiini vältimine. Isheemiahaiged peaksid vältima ka stressi ja saama rahuliku öö magada. Samal ajal on näidustatud regulaarsed ülevaatused haiglas, kuna sõltuvalt kaasnevast haigusest võib isheemia tekkida ikka ja jälle.












.jpg)
.jpg)