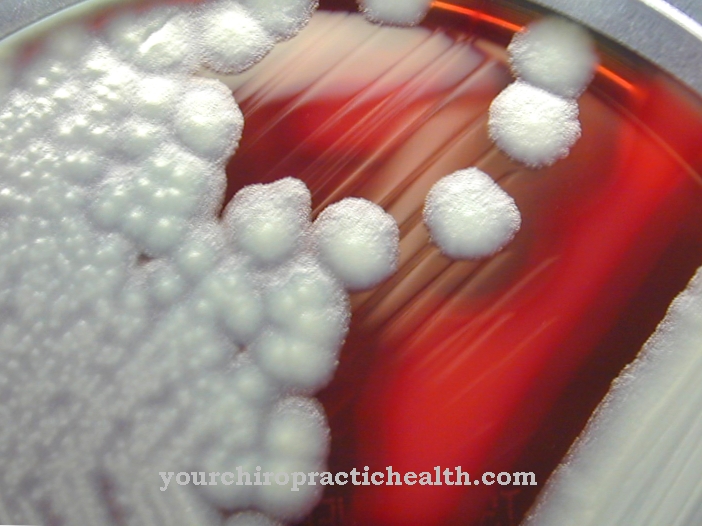
Clostridium difficile on grampositiivne vardakujuline kohustuslik anaeroobne bakter firmalt Firmicutes. Endospoori moodustaja on üks olulisemaid haiglarakke ja võib põhjustada antibiootikumidega seotud koliidi esinemist, eriti kliinilises keskkonnas.
Mis on Clostridium keeruline?
Clostridium difficile on vardakujuline grampositiivne bakter ja kuulub Clostridiaceae perekonda. C. difficile on fakultatiivne patogeen, mis võib põhjustada eluohtlikku käärsoolepõletikku (pseudomembranoosset koliiti), eriti pärast antibiootikumide võtmist. See teeb sellest ühe kõige olulisema nosokomiaalse patogeeni (haigla mikroobe), kuna haiglates kasutatakse sageli laia toimespektriga antibiootikume ja antibiootikumide ravi kestus on tavaliselt pikem.
C. difficile on üks kohustuslikest anaeroobsetest bakteritest ja seetõttu puudub tal võimalus aktiivseks ainevahetuseks hapnikku sisaldavas (toksilises) keskkonnas. Isegi väikesed hapnikukogused võivad olla bakterile toksilised.
Lisaks on seda tüüpi Clostridial võime moodustada endospoori, mis on erinevate keskkonnamõjude suhtes väga vastupidav. Kui rakk tajub tugevat stressi, käivitatakse eoste moodustumise rangelt reguleeritud protsess (sporulatsioon). Sporulatsiooni ajal moodustab vegetatiivne rakk täiendava rakukambri, mis muu hulgas kaitseb küpse sporaari DNA-d ja olulisi valke väga stabiilse rakuümbrisega. Spoor vabaneb pärast emaraku surma ja tagab seega raku ellujäämise.
See metaboolselt inaktiivne püsivusvorm tähendab, et stressifaktorid, nagu kuumus, hapnik, põud või isegi paljud alkoholipõhised desinfitseerimisvahendid, on talutavad, kuni eosed saavad soodsamates keskkonnatingimustes taas vegetatiivsesse olekusse.
Esinemine, levik ja omadused
Clostridium difficile on põhiliselt levinud kogu maailmas (üldlevinud) ja esineb keskkonnas peamiselt pinnases, tolmus või pinnavees. C. difficile võib leida ka inimeste ja loomade sooltest. Natuke vähem kui 5% kõigist täiskasvanutest kannab baktereid enamasti märkamatult. Seevastu leiti mikroobe umbes 80% -l kõigist imikutest, mistõttu on see tõenäoliselt üks esimesi baktereid, kes koloniseerib vastsündinu sooled.
Suur levimus haiglates on tõsine probleem. Bakterit saab tuvastada 20% - 40% kõigist patsientidest ja ka paljud patsiendid kogevad uut C. difficile kolonisatsiooni, kuid ilma sümptomite ilmnemiseta kohe. Teadaolevalt on C. difficile infektsioonide sagedus ja raskusaste viimastel aastatel suurenenud. Väga vastupidavad eosed, mis on vastupidavad isegi paljudele tavalistele alkoholipõhistele desinfitseerimisvahenditele, on mustuses, tolmus, riietes või põrandal väga püsivad. See koos haiglates mõnikord ebapiisava hügieeniga aitab kaasa selle kiirele levikule patsientide vahel.
See kõrge leviku kiirus muutub problemaatiliseks, kui arvestada C. difficile ägeda nakatumise tingimusi. Tervetel inimestel esindab (jämesoole) loomulik koloniseerimine mittepatogeensete bakteritega (soolestiku mikrobiota) kaitset teiste kahjulike bakteritüüpide eest.Kohandades inimese peremeesorganismi ja suheldes sellega, võib see mikrobiota teatud määral piirata soovimatute pisikute kasvu. Meie normaalses soolestiku mikrobiootas sisalduvad bakterite perekonnad Bacteroides, Faecalibacterium või Escherichia, aga ka liigid Clostridium, kuid mitte Clostridium difficile.
Kui see mikrobiota tapetakse antibiootikumide võtmise teel osaliselt või täielikult, võivad C. difficile eosed idaneda jämesoole anoksilises keskkonnas ja paljuneda tugevalt.
Isegi kui suurenemine pärast antibiootikumide võtmist on kõige sagedasem ägeda infektsiooni põhjus, on risk ka eakatel või nõrgenenud immuunsusega patsientidel. Lisaks on patsientidel, kes võtavad maohappe reguleerimiseks prootonpumba inhibiitoreid, oht, et maohape ei tapa seda bakterit ja satub soolestikku.
Tavaliselt põhjustab C. difficile nakkus tõsist kõhulahtisust ja jämesoole põletikku. Kui bakter satub väljaheite kaudu tagasi hapnikku sisaldavasse keskkonda, algab sporulatsioon hapniku stressi tõttu kohe. Pärast eritumist ja sporulatsiooni saab spoore patsiendil hõlpsasti teistele patsientidele, personalile või erinevatele pindadele üle viia. Selles haiguse ägedas faasis on suurim nakatumise ja leviku oht.
Ravimid leiate siit
➔ Kõhulahtisuse ravimidHaigused ja tervisehäired
Clostridium difficile võib ülalkirjeldatud teatavatel asjaoludel põhjustada spetsiifilist soolepõletikku (pseudomembranoosne või antibiootikumidega seotud koliit). Tüüpilisteks sümptomiteks on järsk kõhulahtisus, palavik, alakõhuvalu ning kõhulahtisusega seotud dehüdratsioon ja elektrolüütide puudus. Kergetel vormidel ilmneb pulpiline kõhulahtisus, raskematel juhtudel võib tekkida kogu jämesoole eluohtlik põletik ja turse (toksiline megakoolon), soole perforatsioonid või veremürgitus (sepsis).
Arsti jaoks on oluline eristada Clostridium difficile teistest võimalikest patogeenidest. Olulisteks näitajateks on sellised riskifaktorid nagu vanus, immunosupressioon, antibiootikumide, prootonpumba inhibiitorite või põletikuvastaste ravimite kasutamine. Koos mikrobioloogiliste testidega ja C. difficile toodetud spetsiifiliste toksiinide tuvastamisega saavad nad diagnoosi kinnitada.
Toksiinid on kaks peamist C. difficile virulentsusfaktorit: TcdA (toksiin A) ja TcdB (toksiin B). Need põhjustavad suuresti soolekoe kahjustusi, kusjuures on tüvesid, mis ei tekita toksiini A, kuid võivad põhjustada raskeid haiguskujusid. Lisaks on uuringud näidanud, et toksiin B on olulisem tegur ja selle mõju toetab toksiin A.
Mõlemad toksiinid võivad tungida soolestiku epiteelirakkudesse ja seal võivad muutuda rakus nii olulised struktuurvalgud (aktiinid) kui ka signaaliülekandeteed (mitmesugused GTPaasid, mis osalevad aktiini luustiku korralduses). Selle tagajärjel kaotavad rakud oma algse kuju (muutused raku morfoloogias) ja olulised rakudevahelised ühendused (tihedad ristmikud) võivad hävida. See põhjustab rakkude surma (apoptoos), vedelike lekke ja võimaldab toksiinidel või patogeenidel tungida sügavamatesse koekihtidesse ja kahjustada veelgi limaskesta. Kahjustatud rakud koos immuunsussüsteemi rakkude ja fibriinidega moodustavad tüüpilise pseudomembraani, mida endoskoopilises diagnostikas võib pidada C. difficile infektsiooni piisavalt selgeks identifitseerimiseks.











.jpg)
.jpg)