EHEC-nakkusmida meedia ka kutsub EHEC haigus on bakteriaalne seedetrakti haigus (mitte viirus!), mis näib sümptomaatiliselt sarnane tavalise seedetrakti gripi või oksendava kõhulahtisusega. Vastupidiselt seedetrakti gripile on see aga äärmiselt ohtlik ning arst peaks seda võimalikult kiiresti uurima ja ravima. Suure nakatumisohu tõttu tuleb sellest Saksamaal teatada.
Mis on EHEC-i nakkus?

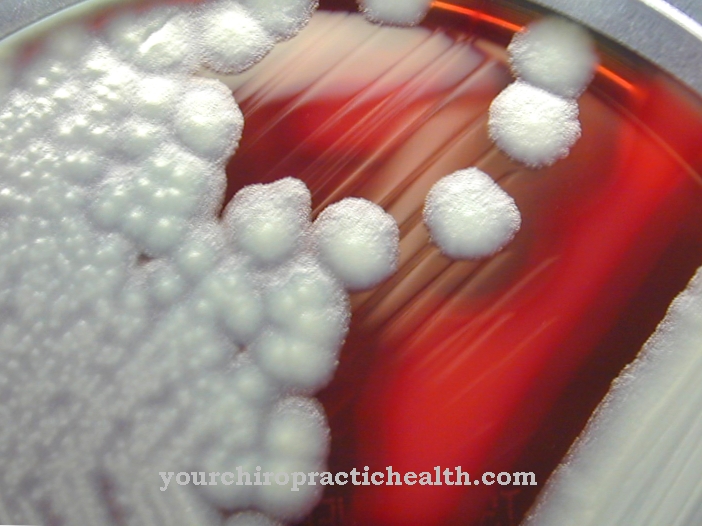
EHEC on patogeensete bakteriliikide lühend, mis on saadud inimese seedimiseks vajalikust Escherichia colist ja mida nimetatakse Enterohemorraagiline Escherichia coli on tuntud.
Bakteritüve allaneelamisel käivituv haigus või nakkus on haiguste kompleks, mis mõjutavad peamiselt inimese soolestikku. Edasisel ravimata ravil võib tekkida nn hemorraagiline-ureemiline sündroom, eriti väga nõrkadel inimestel, mis on eluohtlik haigus ja põhjustab enamikul juhtudel püsivaid tagajärgseid kahjustusi.
EHEC soolenakkus on hemorgiline kõhulahtisus, mis on seotud verega segatud kõhulahtisuse sümptomite ilmnemisega. Käärsoole haigusena tähistab EHCE-ga nakatumine bakteriaalset enteriiti, haigust, mille põhjustavad bakterid.
põhjused
EHEC-iga nakatumise põhjused, mida veel hiljuti nimetati reisihaiguseks, seisnevad halvas hügieenis, sageli juba nõrgestatud immuunsüsteemis, peamiselt lastel ja eakatel, saastunud toidus ja kokkupuutel haigete põllumajandusloomadega.
Nende hulka kuuluvad lisaks lammastele, kitsedele ja kanadele ka kõik põllumajandusloomad, keda võib roojaga saastumise ja vastavate väljaheidete tõttu pidada haiguste kandjaks. Haigustekitajaid võib sisaldada toitudes, mida ei ole piisavalt keedetud ja suitsetatud või mida tarbitakse toorelt.
Sellega seoses on esikohal toores ja ebapiisavalt kuumutatud piim. Naha kokkupuude haigete loomadega edastab ka EHEC baktereid. Taimedena võib kasutada ka haigete loomade söödaga niisutatud taimi ja nakatunud vett.
Sümptomid, tervisehäired ja nähud
See nakkus on väga ohtlik nakkus, mida peab alati arst uurima ja ravima. Ravimata jätmise korral võib EHEC-nakkus põhjustada surma või lühendada patsiendi eeldatavat eluiga. EHEC-nakkuse sümptomid on reeglina väga sarnased tavalise seedetrakti gripi sümptomitega.
Need kannatanud kannatavad verise väljaheite ja väga tugeva kõhulahtisuse käes. Sageli ei saa kõhulahtisust ravimitega lõpetada. See võib põhjustada ka oksendamist ja püsivat iiveldust. Enamikul patsientidest on ka palavik, EHEC-nakkust segatakse sageli mao gripiga, nii et varajane ravi pole vajalik.
Nakkus võib põhjustada ka tugevat valu ja krampe kõhus ning sellel on üldiselt väga negatiivne mõju asjaomase inimese elukvaliteedile ja igapäevaelule. Lisaks võib EHEC-nakkus edasi levida ja nakatada siseorganeid, mis põhjustab peamiselt kõhunäärme põletikku. Halvimal juhul sureb haigestunud inimene elundite rikkest. Haigestunud inimeste eluiga piirab EHEC-nakkus tavaliselt ainult siis, kui seda ei ravita.
muidugi
EHEC-nakkuse kulgu iseloomustab asjaolu, et esimesed sümptomid meenutavad algselt soolepõletikku või seedetrakti grippi. Pärast umbes 1-8-päevast nakatumist ja inkubeerimist kurdavad haiged halb enesetunne ja iiveldus, iiveldus ja püsiv oksendamine, samuti vesine kõhulahtisus.
Lisaks tekivad jämesoolepõletiku tõttu palavik ja kõhukrambid. Kõhulahtisus sisaldab enam-vähem suures koguses verd, mis on tingitud punaste vereliblede hävitamisest (hemolüüs) ja vere halvenenud hüübimisvõimest. Kui viivitamatut ja tõhusat ravi ei saa, mõjutab hemolüütiline ureemiline sündroom viit kuni kümme protsenti patsientidest.
See tähendab, et neerude funktsioon on piiratud. See omakorda põhjustab toksiliste metaboolsete lõpptoodete vähem eritumist ja teatud tingimustel ajukahjustusi. EHEC-ga nakatumine mõjutab ka kõhunääre, nii et patsiendid põevad ägedat pankreatiiti.
Tüsistused
Tavaliselt paraneb EHEC-ga nakatumine õigesti ravimisel edasiste tagajärgedeta. Mõnel juhul võivad mõnikord tekkida eluohtlikud tüsistused. Eriti kannatavad lapsed. Üks võimalik komplikatsioon on soole veritsev põletik.
Tüüpiline oksendav kõhulahtisus, mis ilmneb EHEC-iga nakatunud inimestel, võib põhjustada äärmist vedelikukaotust. See võib olla eriti ohtlik imikutele ja väikelastele. Eriti ohtlik on nn hemolüütiline ureemiline sündroom ehk lühidalt HUS.See tüsistus esineb umbes viiel kuni kümnel protsendil EHEC-iga nakatunud inimestest.
Ligikaudu pooltel lastel, kellel see sündroom areneb, on püsiv neerukahjustus. Tulemuseks on lühiajaline, harvadel juhtudel isegi elukestev dialüüsravi. Ligikaudu 40 protsendil HUS-sündroomiga inimestest tekib neeru krooniline neerupuudulikkus ja / või kõrge vererõhk kümne kuni viieteistkümne aasta jooksul pärast haiguse algust.
See võib põhjustada muid tõsiseid tagajärgi. Hemolüütiline ureemiline sündroom saab surma umbes neljal protsendil haigestunud patsientidest. Teine probleem on see, et nakatunud inimesed, eriti lapsed, levitavad EHEC patogeeni ikkagi mitu nädalat kuni kuud pärast haigust. See võib omakorda viia kolmandate osapoolte nakatumiseni.
Millal peaksite arsti juurde minema?
Kui täheldatakse tüüpilisi sümptomeid, sealhulgas iiveldust, kõhuvalu, oksendamist ja vesist, verist kõhulahtisust, võib esineda EHEC-nakkus. Arst peab selgitama, kas see on tegelikult nakkuslik soolehaigus, ja vajadusel võtma täiendavaid meetmeid. Kui haigust ei ravita, tekivad uued komplikatsioonid nagu aneemia või isegi neerupuudulikkus. Hiljem on vaja viivitamatut ravi. Ägeda hädaolukorra või raskete sümptomite korral tuleks külastada haiglat või kutsuda erakorraline arst.
See kehtib eriti juhul, kui sümptomid on tingitud võimalikust nakkusest. Inimesed, kellel ilmnevad mainitud sümptomid pärast toore või pesemata toidu tarbimist, peaksid viivitamatult pöörduma arsti poole. Kõigil, kes tunnevad end pärast saastunud vetes ujumist ebamugavalt või kellel on isegi EHEC-nakkuse väljendunud sümptomid, peaks see kohe selguma. Meditsiiniline täpsustamine on vajalik üksnes ägeda nakkusohu tõttu. Varase enesediagnostikaga saab EHEC-nakkust ravida üldarst. Muud kontaktisikud on gastroenteroloog või sisehaiguste spetsialist.
Teie piirkonna arstid ja terapeudid
Ravi ja teraapia
EHEC-nakkuse ravi nõuab viivitamatut sekkumist ja ulatuslikku diagnostikat. Lisaks on esiplaanil suured annused antibiootikume, nagu trimetoprim-sulfametoksasool ja muud Belgia ravimid, kuid see on haiguse ägedas faasis esinevate kõrvaltoimete tõttu vastuoluline. Patsiente ravitakse diureesi ja dialüüsiga, et vältida nende neerufunktsiooni halvenemist.
Lisaks on suur tähtsus erütrotsüütide hävitamisest ja vähenenud verevoolust põhjustatud šoki vältimiseks vajalikel terapeutilistel meetmetel, samuti vedelike ja elutähtsate elektrolüütide ning mitmesuguste mineraalide varustamisel. See on oluline püsiva intensiivse kõhulahtisuse põhjustatud vedelikukaotuse täiendamiseks ja vereringe stabiliseerimiseks.
Põhimõtteliselt pole praeguste meditsiiniliste võimaluste korral põhjuslik ravi võimalik. Ravida saab ainult haiguse sümptomeid ja kasutada ennetavaid meetmeid. EHEC-ga nakatumisest tuleb teatada ja see nõuab igal juhul patsiendi statsionaarset jälgimist ja ravi.
Outlook ja prognoos
Ehkki EHEC-nakkus on sageli väga raske, on paranemisvõimalused väga head. Haigus paraneb tavaliselt ilma tagajärgedeta. Mõnel EHEC-nakkusel pole isegi sümptomeid. Pärast sümptomite taandumist heitsid paljud patsiendid EHEC-patogeeni veel mitu nädalat.
Siiski võib tekkida ka tüsistusi, mis põhjustavad pikaajalisi terviseprobleeme. Kõige olulisemate tüsistuste hulka kuuluvad hemolüütiline ureemiline sündroom (HUS) ja veritsev soolepõletik. Lisaks sellele kannatab keha tugeva kõhulahtisuse tõttu vedelike ja elektrolüütide kadu. Vedelikukaotus võib põhjustada organismi dehüdratsiooni (desikoosi). Nende tüsistuste tagajärjel on üksikjuhtumeid surmavate EHEC-nakkustega. See kehtib umbes ühe kuni kahe protsendi mõjutatud inimeste kohta.
Hemolüütilise ureemilise sündroomi osana tekivad sageli kroonilised neerukahjustused, mis võivad kahel kuni kolmel protsendil juhtudest põhjustada surmaga lõppevat neerupuudulikkust. Kuid suur osa haigestunud patsientidest sõltub dialüüsist ajutiselt või isegi elukestvalt. Eriti rasketel juhtudel on siiski vajalik neeru siirdamine.
Eriti lastel tekivad pärast EHEC-nakkuse põhjustatud HUS-i neerukahjustused kuni 50 protsenti. Seejärel olete püsivalt dialüüsist sõltuv. Veel kümne kuni viieteistkümne aasta pärast tõuseb 40 protsenti HUS-iga patsientidest kõrge vererõhk.
ärahoidmine
Arstid uurivad praegu EHEC-nakkuse vastast edukat raviravi. Kuni sobivate ravimite ja ravivõimaluste ilmumiseni peaks igaüks järgima järgmisi ennetavaid meetmeid. Esiteks tuleks iga värsket köögivilja pesta hästi veega ja puhastada hoolikalt.
Lisaks on toiduga käitlemisel soovitatav käituda hügieeniliselt. See hõlmab regulaarset käte pesemist ja köögis puhtust. Ka potte, lõikelaudu ja muid köögiriistu tuleks hoida väga puhtana. Lisaks tuleks köögivilju või puuvilju keeta, nii et soojus sureks mikroobe. Sama kehtib liha- ja piimatoodete kohta.
Järelhooldus
Tõenäoliselt mäletavad paljud inimesed veel EHEC-nakkuste ulatuslikku lainet 2011. aastal. Paljud Saksa patsiendid olid toona dramaatiliselt haiged. Ravi osutus sama raskeks kui järelkontroll, kuna nakkuse allikat ei tuvastatud. Kõiki eeldusi ei saa kunagi lõplikult tõestada.
Vereanalüüsid ja neerufunktsiooni testid on levinud standardid. Kuid arstid peavad täna veel improviseerima. Märkimisväärne arv kannatanutest kannatab endiselt Eheci nakkuse tagajärgede all. Paljud neist kannatanutest pidid mitu korda minema kliinikusse järelkontrolli. Neile määrati eculizumab ilma teadmata, kas see tegelikult toimis.
Mõnedel EHEC-nakkusega inimestel tekkis hemolüütiline ureemiline sündroom. Selle tagajärjel võivad tekkida neerud ja ajukahjustus. Teised patsiendid põevad EHEC-i nakkusi erinevat tüüpi patogeeniga. Nad jäävad neeruprobleemide ja kõrge vererõhuga patsientideks. Mõlema häire järelravi nõuab elukestvat jälgimist ja ravimeid. Vajadusel võib pärast EHEC-nakkust osutuda vajalikuks dialüüs.
Samuti on ebakindel, et EGEC-viirust saab mõnikord uuesti tuvastada, isegi kui veres ei olnud juba mitu korda järjest ühtegi patogeeni. See raskendab järelhooldust. Mõni põdeja pidi pärast EHEC-nakkust jälgima kuus kuud, teised mõnikord kauem. Järelhooldusmeetmed põhinevad allesjäänud kahjustustel ja vastavatel sümptomitel.
Saate seda ise teha
EHEC-iga on raske toime tulla, kui on tekkinud tõsiseid tüsistusi. Eneseabivõimalus sõltub haiguse raskusest ja on seetõttu igal üksikjuhul erinev.
Kerge kõhulahtisuse korral saavad haiged vedeliku ja soola kaotuse kompenseerida piisava hulga vedelike joomisega. Kui väljaheide on verine või mädane, pole eneseabi võimalust, on soovitatav külastada arsti. Kui hemolüütiline ureemiline sündroom on sisse seatud, võib aidata ainult intensiivravi ravim. Võimaluse korral saab eneseabi kasutada ainult sümptomite vastu võitlemiseks, kuid mitte patogeeni vastu võitlemiseks.
Teatud kuivatatud puuviljadest valmistatud teed sisaldavad tanniine, mis on vastu soole limaskesta põletikule. Abiks on ka käsimüügis olevad söetabletid, kuid ainult siis, kui patsient ei pea võtma mingeid ravimeid, mille toimet ei tohi vähendada. Kui isu taastub, on abiks kerge dieet. Haige inimene peaks võtma toitu väikeste hammustuste või lonksude kaupa ja võtma seda rahulikult. Ja laske endale veidi puhata. Igal juhul on pereliikmete emotsionaalne tugi ja abi rahustav ning võib paranemisprotsessi kiirendada.



.jpg)










.jpg)
.jpg)