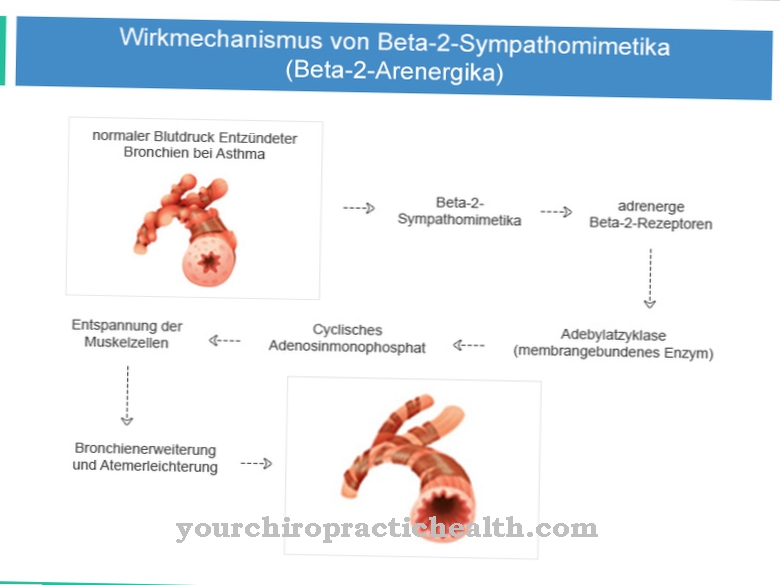
hüpertroofiline kardiomüopaatia on pärilik südamelihase haigus. Meditsiinis eristatakse obstruktiivset ja mitte-obstruktiivset vormi. Mitte-obstruktiivse vormi patsiendid on sageli pikad või isegi elukestvad asümptomaatilised.
Mis on hüpertroofiline kardiomüopaatia?

© HANK GREBE - stock.adobe.com
Kardiomüopaatiate rühm võtab kokku südamelihase haigused. Kardiomüopaatiad on seotud südame mehaaniliste või elektriliste funktsionaalsete piirangutega. Kuid need ei pea tingimata olema seotud patoloogiliselt muutunud südamekambritega. hüpertroofiline kardiomüopaatia saab ka olema hüpertroofiline perekondlik kardiomüopaatia kutsus. See seisund on südamelihase kaasasündinud haigus.
Lisaks vasaku vatsakese asümmeetrilisele paksenemisele on haigusel ka südamekambrite laienemine. Kui levimus on 1: 500, on perekondlik hüpertroofiline kardiomüopaatia suhteliselt tavaline südamehaigus. Pärimine toimub autosomaalses domineerivas pärimisrežiimis. Eristatakse kahte tüüpi südamehaigusi: hüpertroofiline kardiomüopaatia koos dünaamilise obstruktsiooniga ja vorm ilma dünaamilise obstruktsioonita.
Maailma Terviseorganisatsiooni (WHO) klassifikatsiooni kohaselt võib geneetiliselt määratud primaarsetele kardiomüopaatiatele omistada kõik perekondlikud hüpertroofilised kardiomüopaatiad. Haigust kirjeldasid Liouville ja Hallopeau 19. sajandi keskel. Seda on kliinilise tervikuna tunnustatud alates sellest, kui Brock seda 20. sajandil kirjeldas.
põhjused
Hüpertroofilised kardiomüopaatiad on põhjustatud geneetilisest meigist. On teada, et võimalikud põhjused on enam kui 200 geneetilist defekti kümnel erineval geenil. Põhjuslikud geenid kodeerivad kõiki südame sarkomeeri valke. Enam kui 50 protsendil juhtudest seisneb geneetiline defekt nn beeta-müosiini raske ahela struktuuris. Sellest tulenevad β-müosiini ja α-tropomüosiini struktuurimuutused tulenevad sarkomeeri struktuurvalkude, näiteks müosiini siduva valgu C või troponiini T, arvukatest punktmutatsioonidest.
Seetõttu on ka hüpertroofiline kardiomüopaatia Sarcomere tõbi kutsus. Suur osa punktmutatsioonidest mõjutab MYH7 geeni lookust 14. kromosoomis. Seega areneb sarkomeres hüpertrofeerunud südamelihase rakkude hargnemishäire. Paralleelne paigutus puudub suurenenud külgmise hargnemise tõttu. Interstitium rekonstrueeritakse koos sidekoega. Fenotüüpne ekspressioon sõltub vähem individuaalsest mutatsioonist, kui seda määravad keskkonnategurid ja modifitseerivad geenid. Kuni 13. eluaastani on haigus enamasti vaikinud.
Sümptomid, tervisehäired ja nähud
Veerand patsientidest kannatab vasaku vatsakese südamelihase paksenemise all, mis asub väljavoolukanalis. See loob takistuse treeningu ajal, aga ka puhkeolekus. Selle tulemuseks on aordi stenoos, millel on vasakpoolse vatsakese kõrge rõhukoormus. Umbes kümnel protsendil patsientidest on obstruktsioon kaasventrikulaarne. Lihaste paksenemine põhjustab ka lihaste jäigastumist. Südame vatsake täidab lõõgastusfaasis ainult piiratud määral ja veri varitseb kopsuveenides, põhjustades õhupuudust.
Seda nähtust nimetatakse diastoolseks südamepuudulikkuseks. Lihase jäikus suureneb haiguse käigus tekkiva sunnitud pumpamisjõu tõttu. Kitsendatud väljavoolutee piirkonnas luuakse vaakum, mida nimetatakse ka Venturi efektiks. Mitraalregurgitatsiooni mõttes esinevad lekked sageli. Treeningu ajal tekivad südame rütmihäired, mis võib põhjustada lühikese teadvusekaotuse või isegi südame äkksurma. Hüpertroofiline kardiomüopaatia põhjustab paljudel täiskasvanutel äkksurma. Mitte-obstruktiivse vormi patsiendid on sageli asümptomaatilised. Kui on sümptomeid, on need mittespetsiifilised sümptomid nagu õhupuudus, pearinglus või stenokardia.
Diagnoos ja haiguse kulg
Hüpertroofilise kardiomüopaatia diagnoosimisel tuleb välistada treeningust (sportlase süda) või kõrgest vererõhust tingitud reaktiivne südamelihase hüpertroofia. Samuti tuleb diferentsiaaldiagnostikas arvestada aordiklapi haigustega. Patsiendi füüsilise läbivaatuse ajal ilmneb süstoolne, mis suureneb pingutuse tõttu.Seda sümptomit võib täheldada Valsalva manöövri ajal.
Ideaalis pakub EKG vasaku vatsakese hüpertroofia kohta Q-lainete ja repolarisatsioonihäirete näitamist. Ehhokardiograafia ajal võib lisaks vaheseina hüpertroofiale täheldada ka mitraalklapi voldiku nihkumist, mis ahendab väljavooluteed. Mõõdetakse puhkegradient vasaku vatsakese ja peaarteri vahelise rõhu hüppe mõttes. Magnetresonantstomograafia näitab ebatüüpilisi leviku vorme ja võib näidata müokardis täpilisi arme.
Lisaks saab kuvada voolukiirenduse ja võimaliku vaheseina emboliseerumise märke. Südame kateteriseerimise eksamil mõõdetakse rõhku südames, et teha kindlaks, kas süda on jäik. Molekulaarne geneetiline uuring kinnitab diagnoosi. Paljudel asümptomaatilistel patsientidel on üsna madal kahjustuse tase ja seetõttu hea prognoos. Vasaku vatsakese väljavoolutoru obstruktsiooniga vormid arenevad sageli südamepuudulikkuseks ja seetõttu on nende prognoos kehvem.
Tüsistused
Hüpertroofilise kardiomüopaatia komplikatsioonid tulenevad võimalikest sümptomitest ja tagajärgedest. Näiteks võivad südame rütmihäired olla ohtlikud. Sel juhul on ebaregulaarse südamelöögi raviks vaja võtta ravimeid. Lisaks on südame äkksurma, südamepuudulikkuse ja insuldi tagajärjel põhjustatud surma oht suhteliselt kõrge, mis teeb hüpertroofilisest kardiomüopaatiast kõigi kardiomüopaatiate kõige keerukama ja tõsisema vormi.
Südame äkksurm juhtub ühel protsendil juhtudest ja see mõjutab tõenäolisemalt nooremaid patsiente. Sümptomid on tavaliselt kerged, mis raskendab hüpertroofilise kardiomüopaatia diagnoosimist. Samuti võib täheldada, et suurem oht on sama haigusega pereliikmetel. Südamepuudulikkus, kõige tavalisem komplikatsioon, mängib vanematel inimestel suuremat rolli.
Kuna vasakpoolsed väljavoolukanalid on üha enam stressis, võivad need haiguse käigus kitseneda. See võib põhjustada südamelihase jäikust. Tugeva vatsakese tagajärjel tekib kodade virvendus, mis mõjutab 25 protsenti patsientidest. Endokardiit, südame sisemise voodri põletik, mis levib südameklappidesse, võib ilmneda ka sekundaarse haigusena.
Üldiselt on hüpertroofiline kardiomüopaatia ravimatu haigus, mis enamasti kulgeb komplikatsioonideta ja millel on head ravivõimalused. Eeldatavat eluiga see ei mõjuta, see kehtib ainult raske haiguse korral.
Millal peaksite arsti juurde minema?
Kõik südame rütmihäired tuleb uurida arsti poolt. Kui ülakehas on tunda survet, sisemine raskustunne või on probleeme hingamisega, on vajalik arst. Hingamishäired, õhupuudus või hingamiskatkestused peab arst viivitamatult selgitama. On oht organismi alatarbimiseks, mis võib põhjustada mitme organi puudulikkust. Kuna hüpertroofiline kardiomüopaatia võib ilma meditsiinilise ravita põhjustada südame äkksurma, on soovitatav külastada arsti kohe, kui ilmnevad esimesed ebaregulaarsed südamelöögid.
Palpitatsioonide, kõrge vererõhu, unetuse või sisemise rahutuse korral tuleb pöörduda arsti poole. Rindkerevalu, vähenenud töövõime või kiire kurnatuse korral tuleb põhjuse väljaselgitamiseks uurida. Teadvushäirete või teadvuse kaotuse korral vajab asjaomane isik erakorralist arsti. Päästeteenistust tuleb hoiatada ja alustada tuleb esmaabi andmist. Peapöörituse, ebakindla kõnnaku või tähelepanuhäirete korral on soovitatav arstiga kontrollkäik. Uurida ja ravida tuleks üldist haigustunnet või püsivat halba enesetunnet. Kui sümptomid suurenevad, on visiit arsti juurde hädavajalik. Kui füüsiliste ebakorrapärasustega kaasnevad emotsionaalsed probleemid, on vajalik arst.
Teie piirkonna arstid ja terapeudid
Ravi ja teraapia
Kuigi hüpertroofiline kardiomüopaatia pole veel ravitav, saab seda nüüd sümptomaatiliselt ravida. Seetõttu paraneb prognoos, mida varem diagnoos tehakse. Konservatiivsete ravimeetmetena on saadaval ravimid, näiteks beetablokaatorid, mis on ette nähtud vasaku südame vatsakese alandamiseks. Antiarütmikumid vähendavad südame rütmihäireid.
Patsientidel soovitatakse hoiduda võistlusspordist ja äkilise maksimaalse stressiga spordist. Vaheseina hüpertroofia kateetriravi võib kasutada sekkumismeetmena. See ravi viiakse läbi vaheseina hüpertroofia transkoronaarse ablatsiooni või perkutaanse transluminaalse vaheseina müokardi ablatsiooni abil. Eesmine intertrikulaarne ramu suletakse ballooniga läbi südamekateetri. Kui väljavoolutee gradient langeb, jahutatakse läbi ballooni puhast alkoholi ja see põhjustab obstruktsiooni piirkonnas ümbritsetud infarkti.
See vähendab takistusi. Veel üks võimalik raviviis on vaheseina hüpertroofia endokardi raadiosageduse ablatsioon. Südame kateetriga juhitav raadiosageduse ablatsioon ravib südame rütmihäireid. Elektrienergia tarnitakse südamekateetri kaudu vaheseina parema vatsakese obstruktsiooni piirkonda. Armistumine vähendab gradienti vasaku vatsakese väljavoolukanalis. Invasiivne ravivõimalus on transaortiline subvalvulaarne müektoomia.
See südameoperatsioon eemaldab lihaskoe vasaku vatsakese väljavoolukanalist aordiklapi kaudu. Toetusmeetmed on saadaval ka hüpertroofilise kardiomüopaatiaga patsientidele. Näiteks võib südame rütmihäirete vastu implanteerida defibrillaatori.
ärahoidmine
Hüpertroofilist kardiomüopaatiat ei saa vältida, kuna haigusel on geneetiline põhjus.
Järelhooldus
Hüpertroofilise kardiomüopaatia järelhoolduse võimalused keskenduvad peamiselt regulaarsele kontrollile, et veenduda, et vererõhk on õigesti reguleeritud. Sõltuvalt sümptomitest võib arst laiendada seda diagnoosi või lühendada uuringute vastuvõtmise intervalle. Mõnel juhul on patsientidel olemas eriarstid, kes pakuvad sobivaid konsultatsioonitunde.
Pikaajaline jälgimine peaks olema stabiilne ja selle jälgimise eest vastutab raviarst. Halvenemise vältimiseks võib olla vajalik ravimit kohandada. Suurenenud vasaku vatsakesega pärilikel patsientidel suureneb aga äkilise südame surma oht.
Mõjutatud peaksid hoiduma liigsest füüsilisest koormusest ja olema treenimisega ka ettevaatlikud. Kui koormate ennast üle, suureneb risk hüppeliselt. Kui füüsiline koormus on vältimatu, ei tohiks patsiendid järsku lõpetada, vaid lasta sellel järk-järgult kaovad. Tavalised igapäevased tegevused pole põhimõtteliselt probleem ega põhjusta kaebusi.
Need, kes kannatavad, ei pea ilma ujumise, reisimise ja kergete tegevusteta hakkama saama. Kui on vaja muid kirurgilisi või hambaarsti sekkumisi, peab vastutav arst võtma tarvitusele ettevaatusabinõud patsiendi kaitsmiseks ja riski minimeerimiseks.
Saate seda ise teha
Igapäevaelus on peamine vältida füüsiliselt stressi tekitavaid olukordi. Sõltuvalt mõjutatud isikute tavapärasest füüsilisest vastupidavusest võib see hõlmata intensiivset sportlikku tegevust ja võistlusolukordi, nagu näiteks jalgpallimäng või tipptasemel sportimine. Samuti tuleks vältida rasket füüsilist tööd. See kehtib eriti juhul, kui neid seostatakse tugeva surumise ja surumisega.
Füüsiliselt stressisituatsiooni tekkimisel on siiski parem mitte lõpetada seda järsult, vaid lasta sellel aeglaselt lõppeda. Enamik igapäevaseid tegevusi, aga ka reisimine või ujumine, on muidu sümptomitevabade jaoks täiesti võimalikud. Seksuaalsed tegevused normaalses raamistikus on tavalise igapäevase stressi korral ebaproblemaatilised.
Muude südamehaiguste arengu ennetamiseks peaksid kannatanud hoiduma suitsetamisest. Samuti on soovitatav süüa dieeti, milles on palju köögivilju ja puuvilju, ning süüa ainult väikestes kogustes kolesterooli sisaldavaid toite koos loomsete rasvade ja lihaga. Samuti tuleks vähendada kõiki stressifaktoreid. Samuti võivad kannatanud isikud abi leida eneseabigruppidest ja Interneti-foorumitest.

.jpg)
.jpg)

.jpg)


.jpg)
.jpg)







.jpg)
.jpg)